Un hombre de 69 años fue ingresado en este hospital debido a dolor de cabeza y ataxia.
El paciente tenía antecedentes de linfoma difuso de
células B grandes sistémico (LDCBG), que se había diagnosticado 3 años antes de
la presentación actual y se había tratado con bendamustina y rituximab. Un año
después del diagnóstico inicial, desarrolló debilidad en la mano derecha. La
resonancia magnética (RM) de la cabeza mostró una lesión que realzaba en el
centro semioval izquierdo; una biopsia de la lesión cerebral que realzaba
reveló que el paciente tenía una recaída de LDCBG del sistema nervioso central
(SNC) que era positiva para el virus de Epstein-Barr (VEB). No hubo respuesta
radiológica al tratamiento con metotrexato en dosis altas; posteriormente se
inició tratamiento con tisagenlecleucel (terapia de células T con receptor de
antígeno quimérico [CAR]), seguido de tratamiento con ibrutinib. Diecinueve meses
antes de la presentación actual, se interrumpió el tratamiento con ibrutinib
después de que se desarrollara neumonía criptocócica. Se pensó que el LDCBG
estaba en remisión. Después del tratamiento, la fuerza en el brazo derecho era
de 4/5 y los reflejos eran de 3+ en el braquiorradial, bíceps y tríceps
derechos.
El paciente se encontraba en su estado de salud
habitual, activo y practicando varios deportes acuáticos, hasta dos semanas
antes de la presentación actual, cuando se cayó y se golpeó la espalda mientras
navegaba. Tras la caída, desarrolló dolor en la parte media de la espalda y
sobre las costillas inferiores derechas en la parte posterior. Durante las dos
semanas siguientes, el paciente notó debilidad progresiva y dificultad para
coordinar el uso de las manos, hasta el punto de no poder alimentarse por sí
mismo. También presentaba dolor de cabeza similar a migrañas previas. Su esposa
lo llevó al servicio de urgencias de este hospital para una evaluación.
Otros antecedentes médicos incluían hipertensión,
dislipidemia, miocardiopatía dilatada no isquémica, retención urinaria,
trombosis de la vena mesentérica superior, hipogammaglobulinemia, trastorno por
déficit de atención e hiperactividad y trastorno del estado de ánimo. La
linfopenia persistió después de la terapia con células T CAR. Los medicamentos
incluían profilaxis con aciclovir, apixabán, atorvastatina,
dextroanfetamina-anfetamina, empagliflozina, fluconazol, succinato de
metoprolol, sacubitrilo-valsartán, profilaxis con sulfametoxazol-trimetoprima,
tamsulosina y venlafaxina. El paciente también recibía infusiones intravenosas
periódicas de inmunoglobulina para la prevención de infecciones. No se conocían
reacciones adversas a los medicamentos. Estaba jubilado de su trabajo en el
sector inmobiliario. Vivía con su esposa y su perro cerca de un lago en una
zona suburbana de Nueva Inglaterra y pasaba tiempo al aire libre nadando,
practicando paddleboarding y trabajando en el jardín. Había tenido varias
picaduras de garrapatas recientes, pero no se conocían picaduras de mosquitos.
El paciente informó no haber consumido recientemente embutidos ni productos
lácteos no pasteurizados. Había sido no fumador toda su vida, había dejado de
beber alcohol tres años antes de la consulta actual y no consumía drogas
ilegales.
En la evaluación, la temperatura temporal fue de 36.3
°C, la presión arterial de 107/65 mm Hg, el pulso de 86 latidos por minuto, la
frecuencia respiratoria de 18 respiraciones por minuto y la saturación de
oxígeno del 96% mientras el paciente respiraba aire ambiente. El índice de masa
corporal (el peso en kilogramos dividido por el cuadrado de la altura en
metros) fue de 23.1. El paciente estaba despierto y alerta. Estaba atento a la
conversación, orientado y capaz de seguir órdenes de dos pasos. Su habla era
lenta y ligeramente hipofónica. El cuello estaba flexible. Había nistagmo de
mirada final en la mirada lateral en ambos ojos. Había fasciculaciones en los
músculos de las piernas y se observó un aumento del tono en el brazo derecho y
la pierna derecha. La debilidad estaba presente en la abducción de los dedos de
ambas manos, y la prueba dedo-nariz-dedo reveló ataxia en ambas manos. Tenía
debilidad e hiperreflexia en el brazo derecho que era similar a los hallazgos
de exámenes anteriores; Por lo demás, la fuerza y los reflejos eran normales.
Las pruebas de sensibilidad también lo fueron.
Los niveles sanguíneos de electrolitos, glucosa,
alanina aminotransferasa, aspartato aminotransferasa, fosfatasa alcalina,
bilirrubina, albúmina, proteínas totales, cobalamina, tirotropina, zinc y cobre
fueron normales, al igual que los resultados de las pruebas de función renal.
Las pruebas de detección de la infección por el virus de la inmunodeficiencia
humana (VIH) tipos 1 y 2, sífilis y enfermedad de Lyme resultaron negativas. El
recuento de glóbulos blancos fue de 4.860 por microlitro (rango de referencia,
4.500 a 11.000), con un recuento de neutrófilos de 3.750 por microlitro (rango
de referencia, 1.800 a 7.700), un recuento de linfocitos de 260 por microlitro
(rango de referencia, 1.000 a 4.800), un recuento de monocitos de 810 por
mililitro (rango de referencia, 200 a 1.200) y un recuento de eosinófilos de 40
por mililitro (rango de referencia, 0 a 900); el resto del hemograma completo
fue normal.
La tomografía computarizada (TC) de cráneo, realizada
sin administración de contraste intravenoso, mostró cambios posquirúrgicos
relacionados con una craneotomía frontal izquierda previa y una lesión
calcificada hiperdensa (de 6 mm de diámetro) en el centro semioval izquierdo,
similar a la observada en estudios previos ( Figura 1A ).
La angiografía por TC de tórax, abdomen y pelvis, realizada tras la
administración de contraste intravenoso, reveló fracturas agudas de las
costillas 11.ª y 12.ª posteriores derechas. La TC de columna cervical mostró
cambios degenerativos moderados en la placa terminal que afectaban de la cuarta
a la séptima vértebra cervical, pero sin fractura aguda ni desalineación
facetaria.
Figura 1. Estudios
de imagen obtenidos el segundo día de hospitalización.
Una imagen axial de TC craneal (Panel A), obtenida sin
administración de contraste intravenoso, muestra un área focal de alta densidad
(flecha) que probablemente corresponde a calcificación, un hallazgo típico en
pacientes con radioterapia previa. Una imagen axial FLAIR
(inversión-recuperación atenuada por líquido) craneal ponderada en T2 (Panel
B), obtenida a nivel de la fosa posterior, muestra un leve aumento de la
intensidad de señal en el hemisferio cerebeloso izquierdo (flecha).
El paciente ingresó en este hospital. Se suspendió el
tratamiento con empagliflozina y el tratamiento con apixabán para facilitar la
punción lumbar y la evaluación del líquido cefalorraquídeo (LCR). Se continuó
el tratamiento con otros medicamentos de administración domiciliaria.
El segundo día de hospitalización, la resonancia
magnética de la cabeza mostró que la lesión calcificada en el lóbulo frontal
izquierdo no presentaba cambios, un hallazgo que probablemente reflejaba un
linfoma tratado ( Figura 1B ).
Al tercer día de hospitalización, la electromiografía
y los estudios de conducción nerviosa mostraron evidencia electrodiagnóstica de
un proceso neurogénico subagudo que afectaba múltiples raíces nerviosas a nivel
craneal y cervical. Estos hallazgos a veces se observan en el contexto de una
polirradiculopatía crónica temprana.
Al cuarto día de hospitalización, la hipofonía empeoró
y se desarrolló letargo. La prueba dedo-nariz-dedo mostró un empeoramiento de
la ataxia en las manos y se observó una nueva ataxia troncal.
Al quinto día de hospitalización, se presentó
parálisis del sexto par craneal en ambos ojos, y el paciente presentó
dificultad para tragar sólidos. El tratamiento con aciclovir oral, que se le
había administrado como profilaxis, se cambió a aciclovir intravenoso. Además,
se inició tratamiento con ceftriaxona, vancomicina y ampicilina intravenosas.
En el sexto día de hospitalización, se realizó punción
lumbar; la presión de apertura fue de 15 cm de agua. El análisis del LCR mostró
21 células nucleadas por microlitro (rango de referencia, 0 a 5), de las
cuales el 77% eran linfocitos (rango de referencia, 0 a 100), el 14% eran
monocitos (rango de referencia, 0 a 100) y el 9% eran células no clasificadas
(valor de referencia, 0) que se describieron como células linfoides agrandadas
con nucléolos prominentes y citoplasma abundante. El nivel de glucosa en el LCR
fue de 51 mg por decilitro (2,8 mmol por litro; rango de referencia, 50 a 75
[2,8 a 4,2 mmol por litro]), y el nivel de proteína total fue de 74 mg por
decilitro (rango de referencia, 5 a 55). La tinción de Gram del LCR reveló
células mononucleares moderadas sin bacterias. El examen citológico del LCR
reveló numerosos linfocitos con formas raras y atípicas; La citometría de flujo
no mostró evidencia de una población de células B monoclonales.
Al noveno día de hospitalización, las imágenes FLAIR
ponderadas en T2 de la resonancia magnética craneal revelaron hiperintensidad
de señal en ambos hemisferios de la corteza cerebelosa, en las hojas
cerebelosas y en el tronco encefálico; no se observó realce anormal ( Figura 2 ).
Estos hallazgos fueron similares a los observados en el estudio previo,
realizado una semana antes ( Figura 1B ),
pero más notorios que los hallazgos previos. La lesión calcificada en el lóbulo
frontal izquierdo no presentó cambios.
Figura 2. Resonancia
magnética de la cabeza obtenida el noveno día de hospitalización.
Una imagen FLAIR ponderada en T2 axial de la cabeza,
obtenida a nivel de la fosa posterior, muestra una mayor intensidad de señal
dentro del hemisferio cerebeloso derecho (flecha blanca) y en la protuberancia
izquierda (flecha amarilla), hallazgos que muy probablemente representan
cerebelitis y rombencefalitis.
Se realizó una prueba diagnóstica.
Diagnóstico diferencial
Este hombre de 69 años con linfopenia persistente después
del tratamiento para LDCBG sistémico y del sistema nervioso central presentó
múltiples déficits neurológicos que evolucionaron en el transcurso de varias
semanas después de un accidente de navegación.
Localización y ritmo de la enfermedad
El paciente describió dificultad para coordinar las
manos y se observó ataxia en ambas manos durante la exploración. Estos
hallazgos, junto con el nistagmo de la mirada final, que presumo que se debe a
un déficit en la fijación de la mirada, y la ataxia troncal, reflejan una
disfunción de las regiones lateral, inferior y media del cerebelo e indican un
proceso cerebeloso bilateral generalizado. Si bien muchas afecciones pueden
provocar disfunción cerebelosa progresiva, el deterioro marcado a lo largo de
días o semanas limita las categorías de enfermedad a cáncer, infección,
afecciones inmunomediadas, traumatismos, trastornos metabólicos y exposición a
fármacos y toxinas.
Además, el paciente presentó cefalea, parálisis del
sexto par craneal y fasciculaciones. La electromiografía y los estudios de
conducción nerviosa mostraron evidencia de una polirradiculopatía en evolución.
Estos signos y síntomas pueden localizarse en el espacio subaracnoideo, que
está rodeado de meninges sensibles al dolor y a través del cual deben pasar los
nervios craneales y las raíces nerviosas espinales. La afectación tanto del
cerebelo como del espacio subaracnoideo descarta la exposición a fármacos y
toxinas, así como afecciones metabólicas. Los resultados de los estudios
iniciales de neuroimagen fueron normales, lo que descartó causas traumáticas
como hemorragia o fuga traumática de LCR. Por lo tanto, la lista de posibles
causas del síndrome clínico de este paciente puede reducirse aún más a
afecciones inmunomediadas, cáncer e infección, todas las cuales están
respaldadas por el hallazgo de pleocitosis linfocítica en LCR.
Enfermedad inmunomediada
Los trastornos autoinmunitarios representan aproximadamente
el 6% de todos los casos de ataxia cerebelosa esporádica en adultos, siendo el
más común el asociado con la presencia de autoanticuerpos contra la
descarboxilasa del ácido glutámico. Además, se han descrito muchos otros
anticuerpos antineurales asociados con la ataxia cerebelosa autoinmunitaria. Algunos
trastornos autoinmunitarios se presentan en asociación con ciertos cánceres,
pero son poco frecuentes en el contexto del LDCBG, la principal consideración
en este paciente. La afección paraneoplásica más reconocida que afecta al
cerebelo se presenta en el contexto del cáncer de ovario o de mama en mujeres,
en asociación con anticuerpos contra el anticuerpo citoplasmático de Purkinje
tipo 1 (PCA-1 o anti-Yo). En los hombres, varios síndromes cerebelosos
notables incluyen aquellos asociados con anticuerpos contra PCA tipo Tr (PCA-Tr
o DNER), presentes en pacientes con linfoma de Hodgkin, y con anticuerpos
contra la proteína tipo Kelch 11, presentes en pacientes con seminomas
testiculares. 2 Otras
afecciones inflamatorias, como la sarcoidosis o los trastornos desmielinizantes
(p. ej., encefalomielitis aguda diseminada), también pueden afectar el
cerebelo, pero suelen presentarse con lesiones que realzan en la resonancia
magnética. En general, es improbable que este paciente presente afecciones
inmunomediadas del cerebelo, dados sus antecedentes de deterioro de la
inmunidad humoral y celular.
Cáncer
Este paciente tiene antecedentes conocidos de LDCBG
sistémico con recaída en el SNC. Una recurrencia en el SNC en pacientes con
LDCBG es un factor importante a considerar en cualquier paciente con esta
enfermedad en quien se desarrollen nuevos signos y síntomas neurológicos. En
este paciente, la linfopenia persistente probablemente resultaría en un mayor
riesgo de recurrencia de la enfermedad debido a una falla en el control de las
células T de la reactivación del VEB, con efectos oncogénicos asociados. La
presencia de linfocitos atípicos en el LCR aumenta aún más la posibilidad de
linfoma recurrente del SNC. Sin embargo, la resonancia magnética de la cabeza
no mostró las típicas lesiones realzadas y ocupantes de espacio que
generalmente se observan en pacientes con LDCBG que afectan el SNC. También es
importante señalar que el análisis de citometría de flujo del LCR no mostró una
población monoclonal de células B.
En pacientes con otros tipos de cáncer, la fosa
posterior puede ser el sitio primario de metástasis en el SNC. Sin embargo, no
hay evidencia de otro cáncer sistémico en este paciente. Además, la mayoría de
los cánceres metastásicos se manifiestan como lesiones ocupantes de espacio, un
hallazgo no observado en los estudios de imagen de este paciente. Los tumores
gliales primarios pueden manifestarse con infiltración difusa del SNC y
características radiológicas similares a las de enfermedades infecciosas o
inflamatorias; sin embargo, la afectación simétrica del cerebelo es poco común
en los tumores gliales primarios, y no se esperaría la rápida progresión
clínica y radiológica observada en este paciente.
Infección
La infección con una variedad de patógenos puede
llevar a una disfunción cerebelosa progresiva. Algunas de estas infecciones,
como la infección por Mycoplasma pneumoniae , afectan
predominantemente a niños y son poco probables en este paciente. Las
enfermedades priónicas también son poco probables en este paciente porque
progresarían más gradualmente de lo que se vio en este caso, no suelen estar
asociadas con pleocitosis del LCR y estarían acompañadas de una difusión
restringida en la materia gris cortical y profunda en la RMN. 3 La
infección con organismos fúngicos como Cryptococcus neoformans ,
junto con infecciones micobacterianas como la tuberculosis, debe considerarse
dado el estado inmunocomprometido del paciente. Sin embargo, estos serían diagnósticos
poco probables en este paciente, ya que estaba recibiendo terapia supresora a
largo plazo con fluconazol para una infección criptocócica previa. Además,
estas infecciones generalmente se manifiestan en el contexto de meningitis
basilar o lesiones ocupantes de espacio en el cerebro, ninguna de las cuales se
observó en este paciente.
Infección por protozoos
Este paciente participó en varios deportes acuáticos,
lo que sugiere la posibilidad de exposición a amebas de vida libre. Aunque las
especies de acanthamoeba se encuentran ocasionalmente en Nueva Inglaterra, la
infección del SNC se asocia con un curso menos agresivo que el observado en
este paciente. Naegleria fowleri , una ameba flagelada que se
encuentra en cuerpos de agua dulce, causa una infección fulminante y necrosante
del SNC (meningoencefalitis amebiana primaria). 4 La
puerta de entrada son las fosas nasales, y se cree que el acceso al cerebro es
a través de la lámina cribiforme. En este paciente, los hallazgos de imagen no
respaldaron un proceso necrótico; además, la ameba reside en agua con
temperaturas más cálidas que las de los cuerpos de agua que se encuentran
típicamente en Nueva Inglaterra.
Infección bacteriana
La evolución de la enfermedad, el perfil del LCR y la
ausencia de manifestaciones sistémicas hacen que la infección bacteriana
piógena sea un diagnóstico improbable. Por otro lado, la listeriosis del SNC,
que se presenta con mayor frecuencia en adultos mayores y personas
inmunodeprimidas, es un factor a considerar. Los pacientes con infección por
Listeria monocytogenes pueden presentar síntomas menos agudos y
anomalías más sutiles del LCR que las observadas en pacientes con infecciones
bacterianas piógenas. La infección por L. monocytogenes suele
causar meningitis; sin embargo, puede producirse afectación de la fosa
posterior, lo que provoca encefalitis del tronco encefálico (rombencefalitis) y
signos acompañantes de pares craneales y cerebelosos. Típicamente, se
observarían abscesos del tronco encefálico, uno o más, en la resonancia
magnética, lo cual es incompatible con la afectación parenquimatosa difusa observada
en este paciente. La rombencefalitis por Listeria, aunque bien conocida, se
reporta como menos común de lo que se creía. 5
La exposición del paciente a garrapatas plantea la
posibilidad de infección por Borrelia burgdorferi , agente
causal de la enfermedad de Lyme. Las manifestaciones neurológicas tempranas
incluyen meningitis aséptica, disfunción de pares craneales y radiculitis,
aunque se han reportado algunos casos de afectación cerebelosa. La prueba de
anticuerpos contra la enfermedad de Lyme, que suele ser positiva en el contexto
de una enfermedad del sistema nervioso central, fue negativa en este paciente.
Sin embargo, la prueba de anticuerpos puede no ser fiable en un huésped con
inmunodepresión profunda.La infección por otra especie de borrelia, B.
miyamotoi , se reconoce como una causa emergente de meningoencefalitis
en personas inmunodeprimidas, pero se desconoce si este patógeno tiene
predilección por el cerebelo. Las infecciones por rickettsias con afectación
del SNC, como la fiebre maculosa de las Montañas Rocosas, son poco frecuentes
en ausencia de exantema y fiebre. Otras infecciones bacterianas transmitidas
por garrapatas, como la anaplasmosis y la ehrlichiosis, rara vez afectan el
SNC.
Infección viral
Varios aspectos de la presentación de este paciente
sugieren fuertemente una infección viral. El análisis del LCR mostró
pleocitosis linfocítica, en lugar de pleocitosis neutrofílica, con niveles de
proteínas ligeramente elevados y niveles normales de glucosa. La resonancia
magnética mostró afectación simétrica sin efecto de masa, hallazgo que también
sugiere un proceso viral. Por último, la falta de respuesta a múltiples
antimicrobianos es consistente con una infección viral.
Aunque muchas infecciones virales pueden causar
encefalitis, relativamente pocas presentan un predominio en el cerebelo. La
reactivación del virus JC en el contexto de una inmunidad celular deteriorada
provoca la infección de las células gliales y una leucoencefalopatía multifocal
progresiva. Este síndrome suele afectar la sustancia blanca subcortical, pero
en ocasiones puede desarrollarse primero en la sustancia blanca cerebelosa o en
los pedúnculos cerebelosos antes de afectar otras regiones del cerebro. 6 Una
mutación viral que desplaza el tropismo hacia las neuronas puede provocar
neuropatía de células granulares por virus JC, un síndrome específico que causa
una cerebelopatía aislada. 7 En
ambos síndromes, los signos neurológicos suelen evolucionar con mayor lentitud
que los observados en este paciente.
Es importante tener en cuenta los arbovirus
transmitidos por mosquitos debido a la importante exposición del paciente al
aire libre y no se puede descartar una infección a partir de una picadura
oculta de mosquito.La infección por el virus del Nilo Occidental puede causar
cerebelitis, pero en estos casos es más típica la afectación de la materia gris
cerebral profunda.
Los virus de la familia del herpesvirus humano
establecen una infección latente de por vida tras la primoinfección y pueden
reactivarse posteriormente para causar enfermedad, especialmente en el contexto
de una inmunidad celular deteriorada. De estos, el virus de la varicela-zóster
(VVZ) y el VEB se asocian con cerebelitis aguda y también pueden causar
polirradiculitis, ya sea por infección directa o mediante un proceso
parainfeccioso de mediación inmunitaria. La reactivación del VVZ puede ocurrir
sin exantema y a pesar de la profilaxis con aciclovir.
El paciente había sufrido picaduras recientes de
garrapatas, seguidas de un deterioro neurológico rápido y progresivo. En
conjunto, estas características son altamente sugestivas de encefalitis por el
virus Powassan.El virus Powassan es un flavivirus transmitido por artrópodos
que está estrechamente relacionado con el virus de la encefalitis transmitida
por garrapatas, una de las principales causas de encefalitis infecciosa en toda
Europa central y oriental. En los últimos años, se ha notificado un número
creciente de casos de encefalitis por el virus Powassan en Estados Unidos,
principalmente en las regiones del Alto Medio Oeste y Nueva Inglaterra, lo que
concuerda con la distribución del principal vector, Ixodes scapularis (garrapata
del venado). El cerebelo suele estar afectado y pueden producirse parálisis de
los nervios craneales. Las imágenes iniciales de la cabeza pueden ser
normales o mostrar anomalías sutiles con el posterior desarrollo de anomalías
simétricas en las imágenes FLAIR ponderadas en T2. Además, el análisis del
LCR suele mostrar una pleocitosis linfocítica moderada. 8 Todas
estas características se observaron en este paciente. Se notifican picaduras de
garrapatas previas en aproximadamente la mitad de los casos de encefalitis por
el virus Powassan. Además, la presencia de linfocitos atípicos en el LCR no es
incompatible con este diagnóstico, ya que este hallazgo puede reflejar
simplemente una activación linfocítica en el contexto de una infección.
La
exposición conocida a garrapatas, el cuadro clínico y los hallazgos en
neuroimagen hacen que la encefalitis por el virus Powassan sea el diagnóstico
más probable en este paciente. Para
establecer el diagnóstico, realizaría una reacción en cadena de la polimerasa
(PCR) en LCR para el virus Powassan, la prueba de elección en un huésped
inmunodeprimido.
Diagnóstico Presuntivo
Encefalitis por el virus Powassan.
Pruebas de diagnóstico
Se envió una muestra de LCR a un laboratorio de
referencia donde se realizó una prueba de PCR para el virus Powassan. El
diagnóstico de la infección por el virus Powassan requiere un alto grado de
sospecha clínica, ya que rara vez, o nunca, se incluye en los ensayos de PCR
multiplex. Desafortunadamente, no existe una prueba única para la infección por
el virus Powassan que sea sensible en todos los pacientes; por lo tanto, es
fundamental determinar el momento de la infección y el estado inmunitario del
paciente ( Figura 3 ). 9
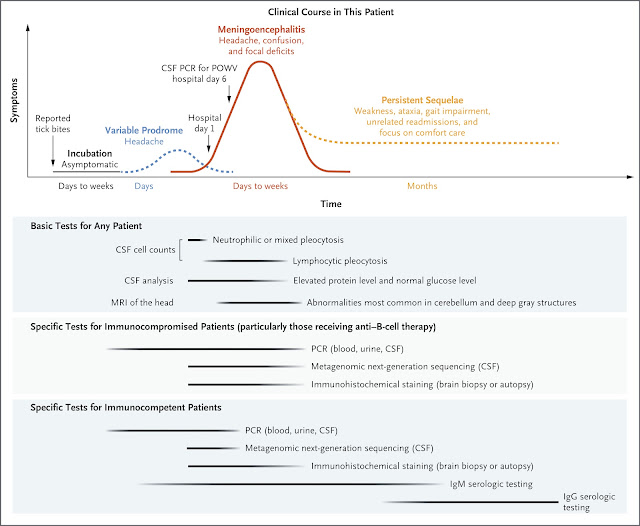
Figura 3
Opciones de pruebas de laboratorio para el diagnóstico
de la infección por el virus Powassan.
Se muestra la cronología de la evolución clínica del
paciente y las opciones de pruebas de laboratorio para la infección por el
virus Powassan. Las estrategias de pruebas diagnósticas para el virus Powassan
deben basarse en los factores de riesgo específicos del paciente y el tiempo
estimado de posible infección. La prueba más sensible depende del momento de la
infección y del estado inmunitario del paciente. En pacientes
inmunocompetentes, la presencia de ARN es transitoria y puede ser indetectable
para cuando los pacientes buscan atención. En tales casos, las pruebas
serológicas de IgM son la opción más sensible en todas las etapas de la
enfermedad, excepto en las más tempranas y tardías. Los pacientes
inmunodeprimidos, en particular los que reciben terapia contra células B,
pueden no presentar nunca seroconversión, lo que hace que las pruebas
serológicas sean un método de prueba insensible para el virus Powassan. Sin
embargo, los pacientes inmunodeprimidos a menudo presentan infecciones más
graves o aclaramiento viral retardado, características que hacen que las pruebas
moleculares, como la PCR, sean opciones altamente sensibles. LCR denota líquido
cefalorraquídeo, PCR reacción en cadena de la polimerasa y POWV virus Powassan.
En huéspedes inmunocompetentes, la presencia de ARN del virus Powassan es transitoria y, a menudo, indetectable cuando muchos pacientes acuden a consulta. Al igual que con otros arbovirus, la mayoría de los diagnósticos de infección por el virus Powassan se realizan mediante la detección de anticuerpos IgM específicos del virus, con confirmación obtenida mediante pruebas de neutralización por reducción de placa. Sin embargo, los pacientes con inmunodepresión profunda, en particular aquellos con antecedentes de terapia de depleción de linfocitos B (como este paciente), no suelen presentar una respuesta serológica detectable, lo que limita la sensibilidad de las pruebas de IgM. 10 Al mismo tiempo, los pacientes con inmunodepresión suelen presentar infecciones más graves con aclaramiento viral retardado, lo que aumenta considerablemente las probabilidades de detectar ARN específico del virus. Por lo tanto, en esta población de pacientes, la PCR y la secuenciación metagenómica son excelentes pruebas.Al realizar la prueba de PCR, es importante que el laboratorio analice ambos linajes del virus Powassan (I y II). El linaje I del virus Powassan es clínica y serológicamente indistinguible del linaje II (también conocido como virus de la garrapata del venado), pero estos dos virus son genéticamente divergentes y ambos son relevantes para la enfermedad humana. 11 En este paciente, la prueba de PCR para el virus Powassan dio positivo para el linaje II del virus Powassan.
Diagnóstico microbiológico
Encefalitis por el virus Powassan.
Curso y seguimiento hospitalario
El estado clínico del paciente empeoró durante los
primeros 5 días de su hospitalización mientras esperaba la punción lumbar para
el análisis del LCR, y recibió tratamiento antimicrobiano empírico. Se inició
aciclovir intravenoso para tratar una posible infección por el virus del herpes
simple (VHS) o VVZ, y se suspendió tras el resultado negativo de la PCR del
LCR. Se inició tratamiento con ampicilina para una posible infección por
listeria, y ceftriaxona y vancomicina empíricamente para la meningitis bacteriana;
sin embargo, al disminuir la sospecha de esta entidad, se suspendió la
vancomicina. Se continuó con ceftriaxona para una posible enfermedad de Lyme.
Dada la preocupación por la posibilidad de recurrencia
del LDCBG en el SNC, se administró tratamiento con dexametasona intravenosa
tras la primera punción lumbar, seguido de una dosis decreciente de
dexametasona oral. El paciente recibió tratamiento con dexametasona tras la
punción lumbar para no afectar los resultados del análisis de LCR y la citometría
de flujo para linfoma. Además, recibió inmunoglobulina intravenosa para el
tratamiento empírico de una causa autoinmune de sus síntomas y porque en
ocasiones se utiliza fuera de indicación en pacientes con encefalitis
arboviral. Sin embargo, se carece de datos de alta calidad que respalden esta
última indicación.
El decimocuarto día de hospitalización, la prueba PCR
para el virus Powassan dio positivo, por lo que se suspendió el tratamiento con
ampicilina y ceftriaxona y se redujo aún más la dosis de dexametasona. Se
continuó la profilaxis con aciclovir oral, fluconazol y
trimetoprima-sulfametoxazol.
Con frecuencia, los pacientes con encefalitis por el
virus Powassan presentan complicaciones agudas adicionales. Algunos pacientes,
por ejemplo, pueden presentar encefalopatía hasta el punto de requerir
ventilación mecánica. Se sabe que la infección por el virus Powassan causa
cerebelitis, que puede derivar en oclusión del cuarto ventrículo e hidrocefalia
obstructiva aguda, una emergencia neuroquirúrgica que requiere la consideración
de un drenaje ventricular externo y una craneotomía suboccipital. Los
pacientes también pueden presentar convulsiones, para las cuales reciben
tratamiento con anticonvulsivos. Este paciente no presentó ninguna de estas
complicaciones agudas.
No existen tratamientos específicos para la infección
por el virus Powassan; el tratamiento es de apoyo, y la fisioterapia, la
terapia ocupacional y la logopedia continuas se consideran esenciales para
maximizar la recuperación. Este paciente continuó recibiendo cuidados de
apoyo con fisioterapia, terapia ocupacional y logopedia, lo que en conjunto
resultó en una leve mejoría. Fue dado de alta a un hospital de rehabilitación a
corto plazo para continuar su recuperación.
En una visita de seguimiento realizada un mes después
del alta, el paciente y su esposa informaron una mejoría lenta pero continua
con las terapias de rehabilitación. Consideraron que se encontraba cerca de su
nivel cognitivo inicial, pero un examen neurológico mostró que aún presentaba
diplopía al mirar a la derecha, nistagmo con cambios de dirección, debilidad en
el brazo y la pierna derechos, ataxia grave e incapacidad para caminar. Se
recomendó continuar con la terapia de rehabilitación. Cinco meses después del
alta hospitalaria, la esposa del paciente informó que este había presentado
múltiples enfermedades intercurrentes no relacionadas con la infección por el
virus Powassan, con un deterioro funcional progresivo. Los objetivos de la
atención se reorientaron para centrarse en medidas de confort, y falleció seis
meses después de la presentación actual.
Diagnóstico final
Encefalitis por el virus Powassan.
Traducido: “A 69-Year-Old Man with Headache and Ataxia”
Authors: Arun Venkatesan, M.D., Ph.D., Javier M.
Romero, M.D., G. Kyle Harrold, M.D., and Erik H. Klontz, M.D., Ph.D.Author Info
& Affiliations
Published July 9, 2025
N Engl J Med 2025;393:176-184
DOI: 10.1056/NEJMcpc2412528
VOL. 393 NO. 2
https://www.nejm.org/doi/full/10.1056/NEJMcpc2412528
Referencias
1.
Balint B. Trastornos autoinmunes del movimiento. Continuum
(Minneap, Minn.) 2024;30:1088-1109.
2.
Rosenfeld MR, Dalmau J. Síndromes neurológicos
paraneoplásicos. Neurol Clin 2018;36:675-685.
3.
Hermann P, Appleby B, Brandel JP, et al. Biomarcadores
y pautas diagnósticas para la enfermedad de Creutzfeldt-Jakob esporádica. Lancet
Neurol 2021;20:235-246.
4.
Graciaa DS, Cope JR, Roberts VA, et al. Brotes
asociados con aguas recreativas sin tratar — Estados Unidos, 2000-2014. MMWR
Morb Mortal Wkly Report 2018;67:701-706.
5.
Charlier C, Poirée S, Delavaud C, et al. Imagenología
de la neurolisteriosis humana: un estudio prospectivo de 71 casos. Clin
Infect Dis 2018;67:1419-1426.
6.
Adra N, Goodheart AE, Rapalino O, et al. Signo de
camarón en resonancia magnética en la leucoencefalopatía multifocal progresiva
cerebelosa: descripción y validación de una nueva observación. AJNR Am
J Neuroradiol 2021;42:1073-1079.
7.
Tan CS, Koralnik IJ. Leucoencefalopatía multifocal
progresiva y otros trastornos causados por el virus JC: características
clínicas y patogénesis. Lancet Neurol 2010;9:425-437.
8.
Mendoza MA, Hass RM, Vaillant J, et al. Encefalitis
por virus Powassan: una experiencia en un centro terciario. Clin Infect
Dis 2024;78:80-89.
9.
Klontz EH, Chowdhury N, Branda JA. Pruebas de
laboratorio para el virus Powassan: pasado, presente y futuro. J Infect
Dis 2024;230:Suplemento 1:S70-S75.
10.
Kapadia RK, Staples JE, Gill CM, et al. Enfermedad
neuroinvasiva arboviral grave en pacientes en tratamiento con rituximab: una
revisión. Clin Infect Dis 2023;76:1142-1148.
11.
Klontz EH, Chowdhury N, Holbrook N, et al. El análisis
de las secuencias genómicas del virus Powassan en casos humanos revela una
diversidad genética sustancial con implicaciones para el desarrollo de ensayos
moleculares. Viruses 2024;16:1653-1653.


No hay comentarios:
Publicar un comentario