Espacio virtual creado para discutir casos clínicos, actualizar temas y comentar inquietudes relacionadas con la práctica de la Medicina Interna
lunes, 18 de julio de 2016
viernes, 15 de julio de 2016
NÓDULOS DE LISCH EN NEUROFIBROMATOSIS TIPO 1.
Mujer de 50 años con nódulos de Lisch en el contexto
de neurofibromatosis tipo 1 o enfermedad de von Recklinghausen.
 |
| Nódulos de Lisch en iris |
 |
| Manchas café con leche en amplia distribución |
NÓDULOS DE LISCH
Los nódulos de Lisch están formados por pequeños
tumores benignos de 1-2 mm de diámetro que se llaman hamartomas melanocíticos y
se localizan en el iris. Pueden distinguirse a simple vista o con ayuda de una
lente de aumento, tomando el aspecto de una mancha de color marrón.
Generalmente aparecen a la edad de 6 años y aumentan
progresivamente en número, a los 10 años están presentes en el 70% de los
pacientes de neurofibromatosis tipo 1. En general no provocan trastornos de la
visión. Deben su nombre al oftalmólogo austriaco Karl Lisch (1907–1999), que
fue el primero en describirlos en el año 1937.1 2
La importancia de los nódulos de Lisch radica en que
raramente aparecen en individuos normales, la presencia de 2 o más de ellos en
el iris, observado con una lámpara de hendidura, constituye uno de los
criterios diagnósticos de la neurofibromatosis tipo 1
 |
| Ultrabiomicroscopía |
La ultrabiomicroscopia de nódulos de Lisch los
muestra como imágenes elevadas lisas sobre el iris ya que de hecho son tumores
hamartomatosos.
El diagnóstico diferencial de los nódulos de Lisch
incluye mamilaciones del iris, nevus múltiples de iris, melanoma de iris,
síndrome de Cogan-Reese, iritis granulomatosa, quistes de iris, retinoblastoma,
manchas de Brushfield y otras malformaciones
Gentileza Dr. Carol Demera.
Portoviejo. Provincia de Manabí, Ecuador
martes, 12 de julio de 2016
IMPÉTIGO
Paciente 15 años hombre presenta prurito intenso y
posteriormente estas lesiones
A la semana después de tratamiento tópicocon
mupirocina y dicloxacilina por vía oral 500 mg/6 horas
El impétigo es la infección bacteriana más común en
los niños. Esta infección aguda y muy contagiosa de las capas superficiales de
la epidermis es causada principalmente por Streptococcus pyogenes o
Staphylococcus aureus . Infecciones secundarias de la piel de lesiones en la
piel (por ejemplo, cortes, abrasiones, picaduras de insectos, varicela) también
pueden ocurrir. También se han reportado que el S aureus resistente a la
meticilina (SARM) y cepas de S aureus resistentes a la gentamicina pueden causar impétigo. el impétigo se clasifica como no-bulloso
(impétigo contagioso) (aproximadamente el 70% de los casos) o bulloso
(ampolloso)
SIGNOS Y SÍNTOMAS
Los niños con impétigo no bulloso comúnmente tienen
múltiples lesiones en su cara de coalescencia (perioral, perinasal) y las
extremidades o en áreas con una ruptura en la barrera de defensa natural de la
piel. Las lesiones iniciales son pequeñas vesículas o pústulas.
DIAGNÓSTICO
El diagnóstico de impétigo generalmente se hace
sobre la base de la historia y examen físico. Sin embargo, el cultivo bacteriano
y la sensibilidad pueden utilizarse para confirmar el diagnóstico y se
recomiendan en los siguientes escenarios:
- Cuando se sospecha estafilococo aureus meticilino resistente
- En presencia de un brote impétigo
- En presencia de glomerulonefritis postestreptocócica (GNPE); en tales casos, el análisis de orina también es necesario
La biopsia puede ser apropiado en los casos dudosos
o refractarios de impétigo.
TRATAMIENTO
Tratamiento del impétigo normalmente implica cuidado
de la herida local en conjunción con ya sea un antibiótico tópico o una
combinación de agentes sistémicos y tópicos. En general, la selección de
antibióticos tiene cobertura tanto contra S. aureus y S. pyogenes . En las
zonas con una alta prevalencia de SAMR adquirido en la comunidad con cepas
sensibles, los niños mayores de 8 años pueden tomar clindamicina o doxiciclina
en los casos. Trimetoprim-sulfametoxazol se puede utilizar en situaciones en
las que no es probable estreptococos del grupo A.
FUENTE UPTODATE
2016
Gentileza: Dr.
Luis Enrique Tamayo
viernes, 8 de julio de 2016
LEISHMANIASIS CUTÁNEA. A PROPÓSITO DE DOS CASOS
CASO N° 1:
Paciente te indigena de 33 años sin antecedentes de
importancia.
Cuadro clínico de 2 meses de evolución el cual
inicia con lesión tipo papulonodular y posteriormente se úlcera. Crecimiento en el tiempo de 2 meses.
Múltiples tratamientos tópicos y antimicoticos orales. Consulta el dia de hoy
con reporte de paraclinicos. Se anexas imágenes.
Vive en área tropical en Colombia
El resultado del estudio de la lesión confirmó
leishmaniasis
Gentileza Dr. Diego Laverde
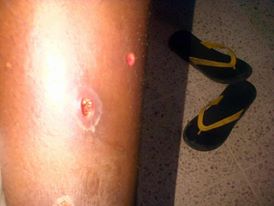
CASO N° 2:
Dr Buenas tardes, le comparto el siguiente caso, soy
Médico rural de Ecuador. Estoy en la Provincia de Esmeraldas zona costera, a mí
consulta un adolescente de 14 años por presentar trauma en rodilla izquierda de
3 días de evolución. Mientras realizaba el examen físico me encuentro con las
siguientes lesiones ulcerosas en pierna izquierda.
Donde vivo no hay leishmania pero el paciente había
viajado hace 1 mes a una zona Bananera de la provincia del Guayas donde si hay
Leishmania
Las úlceras tienen más o menos 15 días de evolución.
Y a la microcopia lo siguiente que confirmó leishmaniasis
Actualmente el paciente está en tratamiento.
Gentileza
Dr. Eulises Estupiñan Gomez
Suscribirse a:
Entradas (Atom)