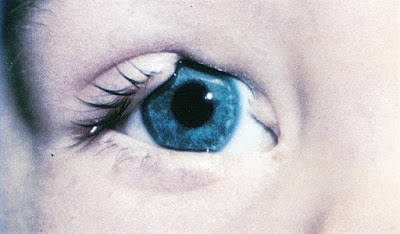
La Dra. Verónica Cobo de Quito Ecuador envía esta imagen con el siguiente texto:
Buenos días Doctor. Envío esta foto de un coloboma de
iris para que los colegas puedan verla
Gracias por sus aportes.
Dra. Verónica Cobo.
Quito.Ecuador.
Enfermedad
Coloboma deriva del griego koloboma ,
que significa mutilado, recortado o con defecto. El término se utiliza para
describir defectos oculares de los párpados, el iris, el cristalino, el cuerpo
ciliar, la zónula, la coroides, la retina o el nervio óptico. Se localiza
típicamente en el cuadrante inferonasal de la estructura afectada y suele
asociarse con microftalmia. Puede afectar un ojo (unilateral) o ambos ojos
(bilateral).
Es importante diferenciar los colobomas que afectan el
globo ocular de los que afectan los párpados. En ambos casos, pueden afectar un
ojo (unilateral) o ambos (bilateral).
Etiología
Figura 1. Nótese la invaginación excéntrica de la
vesícula óptica que forma la fisura embrionaria. Foto cortesía de la AAO. [1]
Los colobomas del iris, cuerpo ciliar, coroides,
retina o nervio óptico se derivan del cierre fallido o incompleto de la fisura
embrionaria (también conocida como fisura coroidea u óptica) durante el
desarrollo. Los colobomas oculares se localizan en el cuadrante nasal inferior.
La fisura embrionaria se desarrolla a partir de la invaginación excéntrica de
la vesícula óptica, dejando una abertura inferonasal. Esta abertura permite el
acceso de la arteria hialoidea al interior del ojo y es crucial para el
desarrollo ocular continuo. La vitamina A (retinol), que previamente ha
demostrado ser crucial para el desarrollo ocular normal [2] ,
también se considera esencial para este proceso [3] [4] . En un
modelo animal de coloboma ocular en ausencia de retinol deshidrogenasa, la
suplementación con ácido retinoico permite el desarrollo ocular normal [5] .
El cierre de la fisura embrionaria ocurre durante el
segundo mes de desarrollo embrionario. El cierre de la fisura comienza el día
33 de gestación y permite la presurización del globo ocular. El proceso
comienza en el ecuador y continúa anterior y posteriormente. Un amplio espectro
de enfermedades puede resultar de defectos de cierre, desde leves y
asintomáticos hasta microftalmia o incluso anoftalmia. Los defectos de cierre
en cada polo tienen diferentes resultados. Los colobomas del iris o del cuerpo
ciliar son resultado de fallos del cierre anterior completo, mientras que los
colobomas de la coroides, la retina o el nervio óptico son resultado de fallos
del cierre posterior. [6]
El coloboma del cristalino se debe a un desarrollo
defectuoso o ausente de las zónulas en cualquier segmento. Se produce un
aplanamiento correspondiente del ecuador del cristalino debido a la falta de
tensión en la cápsula, lo que puede provocar una contracción y una muesca
posterior en esa región. Por lo tanto, el término «coloboma del cristalino» es
inapropiado, ya que el tejido perdido en este defecto pertenece a las zónulas y
no al cristalino. [7] [8]
El coloboma palpebral tiene un origen embriológico
diferente al del coloboma del globo ocular. Los colobomas palpebrales se localizan
típicamente en la porción medial superior del párpado superior. El coloboma
palpebral surge de un desarrollo palpebral defectuoso, ya sea durante la
fusión, que ocurre durante el tercer y cuarto mes de desarrollo embriológico, o
durante la reseparación, que ocurre en el sexto o séptimo mes. [9] [10] Aunque
la secuencia del desarrollo palpebral en sí misma es inducida por el globo
ocular en desarrollo, no existe evidencia clara de que el coloboma palpebral
sea resultado de anomalías del globo ocular. [11] El
coloboma palpebral se encuentra dentro del espectro de las hendiduras
craneofaciales y puede presentarse como una malformación aislada o asociada a
anomalías oculares o sistémicas. [12] [13]
Incidencia
El coloboma ocular debido al cierre fallido de la
fisura embrionaria ocurre en 0,5 a 2,2 casos por cada 10.000 nacidos
vivos. [12] [13] Puede
ser esporádico o hereditario y se asocia con trastornos sistémicos en algunos
casos. [14]
Se estima que el coloboma palpebral ocurre en 0,2 a
0,8 casos por cada 10.000 nacidos vivos, y también puede surgir de novo o ser
hereditario. [15] Los
colobomas palpebrales también pueden presentarse como defectos aislados o como
parte de una condición sindrómica. [9]
Asociaciones
Asociación con otras anomalías sistémicas:
Existen numerosas anomalías sindrómicas y cromosómicas
asociadas con el coloboma uveal, incluidas trisomías, duplicaciones, deleciones
e inversiones pericéntricas. [8]
Los trastornos específicos incluyen:
- síndrome
de deleción 13q
- Síndrome
de Aicardi
- Síndrome
del nevo de células basales (carcinoma)
- Síndrome
de Catel-Manzke
- Síndrome
del ojo de gato
- Síndrome
de CHARGE
- Aracnodactilia
contractural congénita
- Sinostosis
humeroradial
- Síndrome
de Kabuki
- Síndrome
de microftalmia de Lenz
- Síndrome
del nevo sebáceo lineal
- Síndrome
de Meckel-Gruber
- Síndrome
de MIDAS
- Síndrome
orofacial-digital (tipo VIII)
- Síndrome
de Rubinstein-Taybi
- Síndrome
de Sjögren-Larsson
- Trisomía
13 (síndrome de Patau)
- Trisomía
18 (síndrome de Edwards)
- Síndrome
de Walker-Warburg
Asociación con otras anomalías o características oculares:
- Catarata
- Diferencia
de color de ojos entre ambos ojos (heterocromía)
- Glaucoma
- Aumenta
el riesgo de desprendimiento de retina
- Aumento
del grosor de la córnea
- Movimientos
oculares involuntarios (nistagmo)
- Miopía
o hipermetropía
- Mala
visión o defecto del campo visual
- Estafiloma
posterior
- Malformación
de la retina (displasia retiniana)
- Ojo
pequeño (microftalmia)
El coloboma palpebral suele localizarse en el párpado superior y suele ser
aislado, salvo en casos asociados con el síndrome de Goldenhar. Por el
contrario, el coloboma palpebral inferior suele asociarse con el síndrome de
Treacher-Collins. [7]
El coloboma palpebral suele localizarse en el párpado
superior y suele ser aislado, salvo en casos asociados con el síndrome de
Goldenhar. Por el contrario, el coloboma palpebral inferior suele asociarse con
el síndrome de Treacher-Collins. [16]
Examen físico
El examen físico de las superficies externa e interna
de los párpados puede revelar defectos evidentes que suelen observarse al nacer
o poco después. Sin embargo, el coloboma palpebral puede ser mínimo y no
detectarse hasta etapas posteriores de la vida. (Figura 2)
El coloboma de localización anterior suele presentarse
como un defecto en el tejido del iris, en forma de ojo de cerradura. Se
clasifica como "típico" si se encuentra en el cuadrante inferonasal
de la estructura afectada y "atípico" si se encuentra en otra parte.
La córnea, el cuerpo ciliar y la zónula también pueden estar afectados. (Figura
4)
El coloboma del cristalino se observa como un
aplanamiento del ecuador del cristalino en una zona donde no hay fibras
zonulares. Se visualiza mejor con el ojo dilatado y puede diagnosticarse
incidentalmente, ya que casi siempre es asintomático. (Figura 3)
Figura 2. Coloboma
del párpado.
Figura 3. Coloboma del cristalino.
Figura 4. Coloboma típico del iris.
|
|
El coloboma de localización posterior puede afectar el
nervio óptico, la retina y la coroides. Si la retina está afectada, se reduce a
tejido glial sin epitelio pigmentario retroperitoneal (EPR) ni coroides
subyacentes. Esto se manifiesta como una zona blanqueada, a menudo con depósito
de pigmento en la unión del coloboma con la retina normal. Si el nervio óptico
está afectado, su aspecto puede variar desde una excavación fisiológica hasta
una afectación retiniana extensa (como se muestra en la figura a continuación).
El examinador debe ser precavido durante la exploración inicial para evaluar la
posibilidad de desprendimiento de retina, ya que los pacientes con coloboma
tienen un mayor riesgo de que esto ocurra.
Figura 5. Coloboma que afecta el nervio óptico y la
coroides en los cuadrantes inferonasales típicos.
Figura 6. Coloboma del disco óptico.
|
|
Complicaciones
El desprendimiento de retina y las cataratas son las
complicaciones más comunes asociadas con el coloboma retinocoroideo. El
coloboma del polo posterior se asocia con un mayor riesgo de desprendimiento de
retina, presentándose en el 23-42 % de los pacientes. [22]
El coloboma se asocia con múltiples tipos de
cataratas, incluyendo depósitos de pigmento, subcapsulares, corticales, polares
anteriores y posteriores, y opacificación total. También se ha reportado
subluxación del cristalino en casos que afectan la zónula o el cuerpo ciliar.
Esto también es un factor a considerar en pacientes sometidos a cirugía de
cataratas. [7] [8]
Las complicaciones del coloboma del párpado se deben
principalmente a la exposición corneal por grandes defectos en el párpado
superior, lo que produce queratopatía por exposición y ulceración corneal si no
se trata. [23] [24]
Diagnóstico diferencial
Párpados
- Síndrome
de banda amniótica congénita
- Traumatismo
palpebral
- Entropión
Iris
- Aniridia
- Iris
de heterocromía
- Nevos
del iris
- Trauma
del iris
- Atrofia
del iris
- Síndrome
de Rieger
Nervio óptico
- Disco
de gloria de la mañana
- Fosas
ópticas congénitas
- estafilomatas
del nervio óptico
Los colobomas retinocoroideos suelen ser fáciles de distinguir de las lesiones
inflamatorias y otras causas de leucocoria.
Gestión
Coloboma del párpado
Se debe administrar lubricación si existe evidencia de
compromiso del cierre palpebral y de la protección corneal. Se recomienda una
evaluación oculoplástica para determinar si se debe realizar la reconstrucción
palpebral y cómo hacerlo.
Coloboma del cristalino
El error refractivo debe tratarse con lentes
correctivas. Si es grave y no se puede corregir con refracción manifiesta,
considere la extracción del cristalino con colocación de una LIO para prevenir
la ambliopía. Sin embargo, se debe tener cuidado, ya que existen anomalías
zonulares que pueden complicar la cirugía.
Coloboma coriorretiniano
El predictor más importante del resultado visual es la
identificación de la anatomía foveal normal. [25] [26]
Los pacientes con coloboma uveal bilateral o coloboma
unilateral más otra anomalía sistémica deben ser remitidos a un especialista en
genética para evaluar la presencia de trastornos sistémicos. [7]
Se deben considerar seriamente las precauciones
monoculares para cualquier paciente con coloboma unilateral y la consiguiente
disminución de la agudeza visual en el lado afectado.
El monitoreo periódico del desprendimiento de retina
debe realizarse con un examen de fondo de ojo con dilatación de pupila
aproximadamente cada 6 a 12 meses o antes si está indicado en pacientes con
coloboma posterior. El riesgo de desprendimiento de retina puede alcanzar hasta
el 40 %. El láser profiláctico en estos ojos puede reducir la incidencia de
desprendimiento de retina [27] ,
aunque aún no se dispone de ensayos aleatorizados al respecto.
Se deben tomar medidas como la colocación de un parche
para maximizar el potencial visual del lado afectado, ya que a menudo hay una
retina normal presente y un error refractivo que pone a los pacientes en riesgo
de sufrir ambliopía. [26]
Recursos adicionales
- Porter
D, Lipsky SN. Coloboma .
Academia Estadounidense de Oftalmología. EyeSmart/Salud ocular. https://www.aao.org/eye-health/diseases/coloboma-list .
Consultado el 7 de marzo de 2019.
- Instituto
Nacional del Ojo: Datos sobre la anoftalmia y la microftalmia - http://www.nei.nih.gov/health/anoph/anophthalmia.asp
- Red
de atención médica de Einstein: Registro de anoftalmia y microftalmia
- http://www.einstein.edu/genetic/anophthalmia-microphthalmia-registry/
- Red
Internacional de Anoftalmia Infantil - http://www.anophthalmia.org/
Referencias
- Optic
cup and stalk with open embryonic fissure below. at <http://one.aao.org/image/optic-cup-stalk-with-open-embryonic-fissure-below-2>
- Hyatt,
G. A. & Dowling, J. E. Retinoic acid. A key molecule for eye and
photoreceptor development. Invest. Ophthalmol. Vis. Sci. 38, 1471–1475
(1997).
- Nadauld,
L. D. et al. Dual roles for adenomatous polyposis coli in regulating
retinoic acid biosynthesis and Wnt during ocular development. Proc. Natl.
Acad. Sci. U. S. A. 103, 13409–13414 (2006).
- Hornby,
S. J., Ward, S. J. & Gilbert, C. E. Eye birth defects in humans may be
caused by a recessively-inherited genetic predisposition to the effects of
maternal vitamin A deficiency during pregnancy. Med. Sci. Monit. Int. Med.
J. Exp. Clin. Res. 9, HY23–26 (2003).
- Wilson
JG, Roth CB, Warkany J. An analysis of the syndrome of malformations
induced by maternal vitamin a deficiency. Effects of restoration of
vitamin a at various times during gestation. Am J Anatomy.
1953;92(2):189–217.
- Friedman,
N. J., & Kaiser, P. K. Essentials of ophthalmology.
Elsevier Health Sciences (2007).
- Onwochei,
B. C., Simon, J. W., Bateman, J. B., Couture, K. C. & Mir, E. Ocular
colobomata. Surv. Ophthalmol. 45, 175–194 (2000).
- Bavbek,
T., Ogüt, M. S. & Kazokoglu, H. Congenital lens coloboma and
associated pathologies. Doc. Ophthalmol. Adv. Ophthalmol. 83, 313–322
(1993).
- Tawfik,
H. A., Abdulhafez, M. H., Fouad, Y. A., & Dutton, J. J. Embryologic
and fetal development of the human eyelid. Ophthalmic plastic and
reconstructive surgery, 32(6), 407 (2016).
- Byun,
T. H., Kim, J. T., Park, H. W., & Kim, W. K. Timetable for upper
eyelid development in staged human embryos and fetuses. The
Anatomical Record: Advances in Integrative Anatomy and Evolutionary
Biology, 294(5), 789-796 (2011).
- Meythaler,
H. & Koniszewski, G. [Colobomas of the eyelids]. Fortschritte
Ophthalmol. Z. Dtsch. Ophthalmol. Ges. 82, 391–392 (1985).
- Warburg,
M. Classification of microphthalmos and coloboma. J. Med. Genet. 30,
664–669 (1993).
- Stoll,
C., Alembik, Y., Dott, B. & Roth, M. P. Epidemiology of congenital eye
malformations in 131,760 consecutive births. Ophthalmic Paediatr. Genet.
13, 179–186 (1992).
- Pagon,
R. A. Ocular coloboma. Surv. Ophthalmol. 25, 223–236 (1981).
- Smith,
H. B., Verity, D. H., & Collin, J.R. O. The incidence, embryology, and
oculofacial abnormalities associated with eyelid colobomas. Eye, 29(4),
492-498 (2015).
- Trainor
PA, Dixon J, Dixon MJ . Treacher Collins syndrome: etiology, pathogenesis
and prevention. Eur J Hum Genet 2009; 17 (3):
275–280.
- True
coloboma of upper eyelid. at <http://one.aao.org/image/true-coloboma-of-upper-eyelid-2>
- Coloboma
of the lens. at <http://one.aao.org/image/coloboma-of-lens-2>
- Typical
iris coloboma, right eye. at <http://one.aao.org/image/typical-iris-coloboma-right-eye-2>
- Coloboma.
at <http://one.aao.org/image/coloboma-5>
- Optic
nerve coloboma, right eye. at <http://one.aao.org/image/optic-nerve-coloboma-right-eye-2>
- Schubert,
H. D. Structureal Organization of Choroidal Colobomas of Young and Adult
Patients and Mechanism of Retinal Detachment. Trans. Am. Ophthalmol. Soc.
103, 457–472 (2005).
- L.
L. Seah, C. T. Choo, and K. S. Fong, “Congenital upper lid colobomas:
management and visual outcome,” Ophthalmic Plastic and Reconstructive
Surgery, vol. 18, no. 3, pp. 190–195 (2002).
- A.
K. Grover, Z. Chaudhuri, S. Malik, S. Bageja, and V. Menon,“Congenital
eyelid colobomas in 51 patients,” Journal of Pediatric
Ophthalmology and Strabismus, vol. 46, no. 3, pp. 151–159 (2009).
- Olsen,
T. W. Visual acuity in children with colobomatous defects. Curr. Opin.
Ophthalmol. 8, 63–67 (1997).
- Olsen,
T. W., Summers, C. G. & Knobloch, W. H. Predicting visual acuity in
children with colobomas involving the optic nerve. J. Pediatr. Ophthalmol.
Strabismus 33, 47–51 (1996).
- Tripathy
K, Chawla R, Sharma YR, Venkatesh P, et al. Prophylactic laser
photocoagulation of fundal coloboma: does it really help? Acta Ophthalmol.
2016;94(8):e809-e810.
FUENTE: AMERICAN ACADEMY OF OPHTALMOLOGY






No hay comentarios:
Publicar un comentario