Espacio virtual creado para discutir casos clínicos, actualizar temas y comentar inquietudes relacionadas con la práctica de la Medicina Interna
martes, 30 de diciembre de 2008
domingo, 28 de diciembre de 2008
Ruidos en el altillo
Una mujer de 87 años quien sufría de constipación crónica consultó al departamento de emergencias y reportó dolor abdominal de 2 días de evolución. Éste había comenzado en el hemiabdomen inferior mientras pujaba en un intento de evacuar el intestino. El dolor era constante y más tarde se generalizó a todo el abdomen. Aumentó en severidad severamente minutos antes de que decidiera consultar a emergencias. No tuvo diarrea, vómitos, melena, escalofrios ni fiebre.
El inicio agudo de dolor abdominal constante me hace temer por causas catastróficas tales como ruptura de aneurisma abdominal, pero hay, obviamente otras numerosas causas posibles. La edad de la paciente y la posibilidad de aterosclerosis me hacen preocupar particularmente acerca de aneurisma o isquemia intestinal.
La paciente tenía una larga historia de enfermedad cardiovascular, con antecedentes de infarto de miocardio 15 años antes; estaba tratada para enfermedad cardiovascular hipertensiva e insuficiencia cardiaca congestiva con enalapril, furosemida y parches de nitroglicerina; una fibrilación auricular paroxística había sido controlada con nifedipina y atenolol. Dos años antes había tenido un episodio de vértigo que se interpretó como secundario a ataque isquémico transitorio. Dos meses antes del ingreso la paciente tuvo infección de vías aéreas superiores y fue tratada ambulatoriamente con cefaclor. Después de esto experimentó un discomfort epigástrico de tipo opresivo que duraba una hora y media varias veces por día. Se le realizó una seriada gastroduodenal que mostró una hernia hiatal por deslizamiento. Una ecografía abdominal no mostró cálculos ni aneurisma. Los síntomas de la paciente mejoraron con antiácidos. Otros medicamentos que la paciente tomaba eran: aspirina, hidrocloruro de diciclomina (antiespasmódico), y psyllium. Una semana antes de la admisión comenzó con disnea progresiva y debilidad.
La ecografía abdominal reciente negativa me asegura que estos síntomas no son causados por un aneurisma aunque no descarta absolutamente esta posibilidad. La historia de enfermedad cardivascular aterosclerótica, fallo cardiaco congestivo, hipertensión y arritmias sostiene la probabilidad de isquemia intestinal. Esta puede causar dolor abdominal sostenido con inicio agudo, a veces sin otro síntoma intestinal, aunque puede estar acompañada por diarrea sanguinolenta. Los síntomas previos de malestar abdominal pueden haber sido por angina abdominal; un examen con eco doppler de los vasos del abdomen pueden ayudar a confirmar alteración del flujo arterial en abdomen.
En el examen, la paciente estaba totalmente orientada, pero tenía severo malestar abdominal. Su temperatura rectal era de 37,2ºC, el pulso 70 por minuto, regular, y su frecuencia respiratoria de 26 por minuto. No había ictericia ni lesiones de piel. Había ingurgitación yugular. El examen del tórax reveló rales bibasales. Tenía un soplo sistólico 2/6 eyectivo en la base. No había galope ni frote. El abdomen estaba distendido, timpánico, y difusamente doloroso con defense involuntaria generalizada. Los ruidos intestinales estaban presentes pero disminuidos. El examen rectal no aportó elementos al diagnóstico; un test de guayaco fue negativo para sangre oculta en materia fecal. Los pulsos periféricos estaban presentes. Su TA acostado era de 110/50 pero rápidamente cayó a 60/30 mmHg.
Este rápido desarrollo de hipotensión en esta paciente demanda un diagnóstico inmediato e intervención terapéutica urgente. Su pulso lento puede ser el resultado del tratamiento con beta bloqueantes. La hipotensión, dolor abdominal, sugiere shock séptico o hemorrágico, pero mientras se trata de descubrir la causa es necesario comenzar tratamiento con líquidos y si es necesario con agentes vasopresores. Estoy ansioso por saber los resultados de laboratorio y los estudios radiológicos.
El hematocrito era de 29%, cayó desde 38% un mes antes. El recuento de blancos fue de 22.400/mm3 con 95% de granulocitos, 3% de linfocitos, 2% de monocitos. Las plaquetas eran de 176.000/mm3 Tiempo de protrombina y KPTT normales. El análisis de orina mostraba proteinuria (+), 0 a 1 leucocito por campo de alto poder, pocas bacterias, dos cilindros hialinos, y un granular. El nivel de electrolitos séricos fue como sigue: sodio128 meq/l; potasio, 4,1 meq/l; y CO2 22,5 mmol/l. La urea fue de 46 mg% y la creatinina 3,0 mg/dl (ambos estaban previamente normales). La glucosa, amilasa, lipasa, y la función hepática eran todos normales. El nivel de lactato era de 2,5 mmol/l. El ECG reveló evidencias de infarto de miocardio anteroseptal viejo, pero sin cambios agudos. La medida de los gases en sangre mostró un ph de 7,39 una PCO2 de 30 mmHg, y una PO2 de 74 mmHg con la paciente respiraba aire ambiente. Una Rx de tórax mostró evidencias de congestión pulmonar, con, ya sea una atelectasia o un infiltrado en lóbulo inferior izquierdo. Las Rx de abdomen obtenidas con el paciente acostado reveló niveles consistentes con ileo; no había hallazgos de obstrucción ni de neumoperitoneo. La ecografía de abdomen no reveló aneurisma ni acumulación de líquido.
Hay hallazgos compatibles con peritonitis y sepsis con shock. La ausencia de aire libre hace que sea improbable la perforación de una víscera hueca; la ausencia de líquido en cavidad, elimina la posibilidad de hemorragia significativa en el peritoneo. La isquemia mesentérica o el infarto pueden explicar los síntomas de esta paciente. Es importante notar que la paciente tiene hiponatremia, reciente deterioro de la función renal, e hipoxia en respuesta a lo cual ella hiperventila adecuadamente; todo ello puede ser parte de su estado séptico. La ausencia de cambios agudos en el ECG argumenta contra shock cardiogénico. La presencia de edema pulmonar en presencia de shock me hace pensar en la necesidad de medir presiones de llenado con un cateter de Swan-Ganz. Todavía me preocupael dolor abdomianl, distensión e hipotensión, que aunque puede responder transitoriamente a la repleción con volumen, puede nuevamente evolucionar a shock franco. Yo realizaría una consulta con cirugía para considerar una laparotomía de urgencia. Debido a la hipotensión yo obtendría una muestra de sangre para dosage de nivel de cortisol y administraría dexametasona. Administraría oxígeno e intentaría obtener una muestra de esputo par aver si hay alguna causa infecciosa del infiltrado en pulmón. La hipotensión y la probabilidad de peritonitis y sepsis me sugieren administrar antibióticos de amplio espectro después de la obtención de cultivos.
Se le administró líquidos intravenosos, antibióticos (ampicilina, cefoperazona, metronidazol), y vasopresores (dopamina), obteniéndose un mejoramiento de la presión arterial. Un cirujano estuvo de acuerdo con el diagnóstico presuntivo de abdomen agudo quirúrgico, y la paciente fue preparada para una laparotomía de emergencia. Fue electivamente intubada y se colocó una vía arterial, y un cateter de Swanz-Ganz; las lecturas del cateter revelaron una presión venosa central de 15 mmHg; una presión diastólica en la arteria pulmonar de 19 mmHg y una presión de wedge de 19 mmHg. El gasto cardiaco era de 5,26 litros por minuto por metro cuadrado y la resistencia vascular sistémica de 825 dyn*seg/cm 5; estas lecturas se realizaron después que el paciente había recibido varios bolos de líquido.
La baja resistencia vascular sistémica y el gasto cadiaco normal sugieren que el proceso primario es sepsis; la bomba parece que responde bien.
Los gases en sangre con el paciente respirando a 80% de O2 reveló un pH de 7,28 , PCO2 37 mmHg, bicarbonato de 17mmol/l y una persistente hipoxemia de 61 mmHg.
Como pasa a menudo después de hipotensión, el paciente tiene acidosis metabólica progresiva y un gradiente alvéolo –arterial sugestivo de que está desarrollando distress respiratorio agudo, subsecuente al shock, y la pone en situación de riesgo de tener que ir a cirugía. Sin embargo, nosotros no hemos encontrado aún la causa primaria, aunque estamos tratándola empíricamente.
Un nuevo ECG reveló marcada depresión del ST en V1 hasta V4. El riesgo de la paciente para una eventual laparotomía era demasiado alto por lo que fue cancelada, pero se continuaron las medidas de sostén.
Limitaré mi comentario a aspectos diagnósticos y terapéuticos del problema. Nuestro trabajo ahora es proveer soporte vital y observar si la paciente es capaz de superar su estado con antibióticos y vasopresores, ventilación mecánica y corticosteroides. Dado la acidosis progresiva y la hipoxemia , el pronóstico es muy pobre con esas medidas. Aún así, puede que sobreviva sin cirugía.
Veinticuatro horas después de su admisión su condición siguió siendo precaria, pero su tensión arterial era estable recibiendo vasopresores, y estaba reactiva pero desorientada. Su examen abdominal mostró mejoramiento, con menos defensa a la palpación. El gasto urinario era mínimo, y requería una tasa de O2 al 80% para mantener una PO2 aceptable. En vista de su mal pronóstico, sus familiares pidieron que se le retire el respirador; los agentes presores fueron discontinuados y el cateter de Swan-Ganz fue removido. Se le prescribió morfina para control del dolor. La paciente falleció 40 horas después de su arribo a la sala de emergencias.
Cual es el diagnóstico?
Dos hemocultivos tomados a su ingreso fueron positivos inmediatamente antes de su muerte, y mostraron desarrollo de diplococos gram(+) tanto en medio de cultivos aerobios como anaerobios.
Los hemocultivos indican que la paciente estaba séptica por diplococos en el momento de su ingreso. El focoque podemos sospechar es neumonía, o mucho menos probablemente peritonitis. Ella parece haber fallecido a consecuencia de complicaciones de sepsis de una infección todavía no conocida.
La autopsia reveló solo una neumonía en organización en lóbulo inferior izquierdo. No había evidencias de infarto agudo de miocardio ni enfermedad abdominal aguda. No había peritonitis.
Así que mi sospecha de proceso abdominal primario fue incorrecto, y de hecho ella se presentó con una enfermedad común en los viejos, que es la sepsis bacteriana, con complicaciones comunes, y a pesar de medidas agresivas de sostén, murió de las complicaciones de la neumonía neumocóccica.
Comentario:
Un comentario del curso clínico de esta paciente puede considerar cualquiera de los varios importantes aspectos del acertijo de hoy, incluyendo la enorme cantidad de recursos diagnósticos y terapéuticos empleados en la enfermedad final de esta anciana, pero en vez de ello enfocaré en el aspecto del fracaso de neumonía neumocóccica. La experiencia con esta paciente es un amargo recuerdo de algunas reglas simples aprendidas en la facultad de mecicina: “la neumonía es común en los viejos”; “el diagnóstico de neumonía es, a menudo dificultoso en los viejos”; y “el origen del dolor abdominal, no siempre es el abdomen”...
El razonamiento diagnóstico acerca de “abdomen agudo” desafía la destreza y los nervios de todo internista. La decisión de indicar rápidamente una laparotomía (hoy tenemos la ventaja de la laparoscopía diagnóstica y a veces terapéutica) puede salvar la vida del paciente en el caso de una gangrena vesicular, pero su indicación inadecuada puede ser catastrófica en el caso de una crisis dolorosa abdominal drepanocítica.
El desafío es mayor en pacientes con abdomen agudo, debido a que a menudo no podemos “darnos el lujo” de llevar a cabo numerosos tests diagnósticos, cuando existe la necesidad de intervención quirúrgica de urgencia. Esperar demasiado tiempo realizando estudios para lograr mayor precisión diagnóstica puede propiciar la evolución al shock y al fallo multiorgánico, lo que garantiza la evolución catastrófica a cualquier intervención quirúrgica posterior. Una “ilustrada osadía”, y capacidad de decisión oportuna son necesarias para indicar el “timing” exacto de la indicación quirúrgica. El razonamiento clínico en este contexto requiere el mayor grado de criterio médico en la colección e interpretación de los datos, al punto que la incertidumbre sea reducida al mínimo, y la intervención sea la mejor opción para el paciente.
Sin embargo, las incertidumbres acompañan al enfrentamiento con cualquier abdomen agudo en una persona anciana, debido a la alteraciónen los signos y síntomas clínicos que la edad modifica en los organismos. Otros elementos que complican este cuadro son las condiciones secundarias a la afectación de otros órganos, que pueden conducir a los clínicos incautos o imprudentes a cometer errores por apartarse del problema clínico primordial.
Esta mujer de 87 años, con extensa enfermedad cardiovascular necesitó ser tratada con anticipación de su real patología. Su dolor abdominal, asociado a su examen físico, laboratorio y hallazgos radiológicos, ciertamente merece rotularse como “abdomen agudo”, pero no necesariamente como abdomen agudo quirúrgico. El médico que analizó el caso consideró correctamente la probabilidad de isquemia vascular mesentérica no oclusiva como explicación de los hallazgos de la paciente. Ella era una paciente añosa, con antecedentes de insuficiencia cardiaca congestiva y arritmia, que estaba hipotensa y séptica, elementos que ponen en riesgo para esta forma de isquemia intestinal. Sus síntomas previos de disconfort epigástrico pueden también apoyar el diagnóstico. Su importante leucocitosis y acidosis metabólica son también signos de isquemia mesentérica. (1) No fue mencionado por el médico que analizó el caso, sin embargo, es importante la disparidad entre la severidad del dolor abdominal y los escasos signos abdominales; la paciente refería severo dolor pero en las Rx y ecografías solo se veia ileo.
El haber desviado la atención hacia isquemia mesentérica, puede haber alterado el curso y la evolución de la paciente. Tal diagnóstico requiere una búsqueda de condiciones corregibles que causen la isquemia intestinal no oclusiva. La decisión de operar pudo haber sido reemplazada por un reexamen más concienzudo de la paciente, y haber jerarquizado en la misma, "algunas pistas inusuales" especialmente disnea, el infiltrado pulmonar, los rales pulmonares y la hipoxemia. Pero una vez que a la paciente se la etiquetó de abdomen agudo quirúrgico, la laparotomía era la única chance en la mente de los clínicos que la atendían.
Los clínicos que la atendieron debieron reformular el diagnóstico diferencial, y preguntarse que factores pueden causar hipoperfusión del intestino o que enfermedades puede “disfrazarse” de abdomen agudo quirúrgico. Los eminentes cirujanos Bailey y Love (2) chequearon los “habitantes” y “obreros” de la “casa abdominal” en todo paciente con dolor abdominal. El dolor en la planta alta, planta baja y subsuelo, tiene su origen en órganos intraabdominales superiores, inferiores y pelvianas respectivamente; el “patio del fondo” está representado por el retroperitoneo, y la instalación eléctrica es la red neurológica. Lo relevante de esta paciente es: quien se oculta en el altillo; la neumonía que afecta los lóbulos inferiores es una causa clásica de dolor abdominal y de abdomen agudo. El médico que discutió el caso consideró solo tangencialmente esta posibilidad mientras que los médicos que la atendieron no la consideraron para nada. El consejo en rima de Sir Zachary Cope (3) fue ignorado:
“Distension, rigidity, vomiting, pain,
Are actors abdominal which often deign
To act on behalf of the chest, spine or brain . . .”
La edad de la paciente y las condiciones coexistentes probablemente contribuyeron al fallo de arribar a un diagnóstico correcto de neumonía neumocóccica tanto del médico que discutió el caso como de los médicos tratantes. Los escalofrios a menudo no están presentes en los viejos con neumonía, y los signos de toxicidad sistémica (cambios en el status mental, taquicardia, taquipnea, y uremia) pueden enmascarar o hasta incluso reemplazar a los síntomas pulmonares. (4) La consolidación lobar en la Rx de tórax aparece mucho después del comienzo de los síntomas pulmonares, y la distribución lobar puede también estar alterada por la enfermedad pulmonar de base y la congestión pulmonar. Esos factores pueden haber desviado el foco de atención de los clínicos, ya que la paciente tuvo importantes signos y síntomas que no fueron reconocidos. Ella tenía disnea e hipoxemia. Aunque la Rx de tórax se interpretó como insuficiencia cardiaca congestiva, también reveló un infiltrado en el pulmón izquierdo. Este dato no fue seguido, ni el tórax reexaminado durante la internación, y los únicos datos que constan en la historia es la presencia de “rales en la base”
Debemos reconocer, sin embargo, por supuesto, que los hallazgos respiratorios en el examen físico no constituyen datos uniformemente confiables (5) los clínicos solo están de acuerdo la mitad de las veces unos con otros en cuanto a los hallazgos semiológicos del aparato respiratorio(6).Desafortunadamente, el reconocimiento de broncofonía, egofonía y pectoriloquia áfona parecen destrezas perdidas por los clínicos.
Aun aunque el diagnóstico correcto nunca se hizo, los antibióticos elegidos para esta paciente con sepsis inexplicada incluyeron agentes efectivos contra neumonía neumocóccica. Sin embargo, la muerte no es un desenlace infrecuente de la neumonía neumocóccica y sepsis en los extremos de la vida en pacientes inmunocomprometidos. El tratamiento agresivo en una unidad de terapia intensiva en esas circunstancias no altera la probabilidad de muerte en forma sustancial, pero prolonga la agonia (7)
En estas circunstancias, la autpsia arroja luz acerca de nuestros errores en nuestro desempeño y mecanismos de pensamiento. El ejercicio post mortem no ha perdido su valor, aún aunque algunos han cuestionado su necesidad, a la luz de la “autopsia premortem” que los innumerables estudios radiológicos proveen. Retrospectivamente, está claro que la paciente tuvo dolor abdominal como principal manifestación de neumonía neumocóccica, una manera de presentación bien reconocida. El dolor puede tener su origen en la irritación diafragmática o algún componente de insuficiencia vascular. La experiencia con esta paciente es un potente recordatorio de que “el altillo” necesita cuidadosa atención en cualquier paciente con dolor abdominal. Los detallados algoritmos diagnósticos y la estructuración de los datos tomados de la historia clínica pueden forzarnos a poner atención en el diagnóstico diferencial y pueden así reducir las tasas de laparotomías innecesarias (8). Pero aún con más atención a todas las posibilidades diagnósticas y con exámenes frecuentes del tórax, los ruidos en el altillo necesitan ser escuchados y correctamente interpretados.
Traducción de:
"Sounds in the Attic"
Thomas P. Duffy
Clinical Problem-Solving . "The New England Journal of Medicine"
References
1 1) Brandt LJ, Boley SJ. Nonocclusive mesenteric ischemia. Annu Rev Med 1991;42:107-117.
2) Mann CV. The vermiform appendix. In: Mann CV, Russell RC, eds. Bailey & Love's short practice of surgery. 21st ed. London: Chapman & Hall Medical, 1992:1194-214.
3) Cope Z. The diagnosis of the acute abdomen in rhyme (by "Zeta"). 3rd ed. London: H.K. Lewis, 1955:25.
4) Bentley DW. Bacterial pneumonia in the elderly. Hosp Pract [Off] 1988;23(12):99-116.
5) Osmer JC, Cole BK. The stethoscope and roentgenogram in acute pneumonia. South Med J 1966;59:75-77.[Medline]
6)Spiteri MA, Cook DG, Clarke SW. Reliability of eliciting physical signs in examination of the chest. Lancet 1988;1:873-875.[CrossRef][Medline]
7)Hook EW III, Horton CA, Schaberg DR. Failure of intensive care unit support to influence mortality from pneumococcal bacteremia. JAMA 1983;249:1055-1057.[Abstract]
8)Paterson-Brown S. Strategies for reducing inappropriate laparotomy rates in the acute abdomen. BMJ 1991;303:1115-1118
viernes, 26 de diciembre de 2008
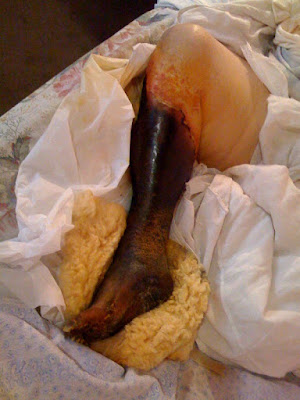
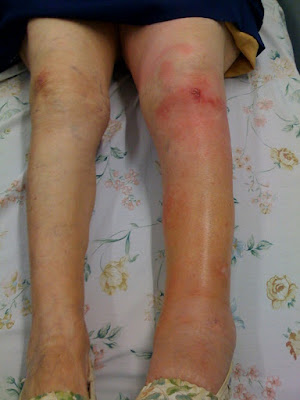
Imágenes de la sala. Sarcoma de Kaposi asociado a LES


Actualmente se encuentra internada por TEP subagudo en el contexto de síndrome antifosfolipídico asociado a LES , con hipertensión pulmonar ( presión sistólica arteria pulmonar estimada por eco de 60 mmHg)
En la imagen se observan las lesiones el sarcoma de Kaposi en estado de involución
Ocho años después el estado actual de las lesiones de su pierna es la siguiente:
miércoles, 24 de diciembre de 2008
Cual es el diagnóstico?
 Imágenes aportadas por el Dr Walter Ressia para la página.
Imágenes aportadas por el Dr Walter Ressia para la página.No hay datos de la paciente
(clickear sobre las imágenes para ampliarlas)



Cual es el diagnóstico?
La paciente será intervenida a la brevedad, después de lo cual se subirá a la página el resultado de los hallazgos, así como la anatomía patológica
martes, 23 de diciembre de 2008
Imágenes de la sala. Eritema multiforme
lunes, 22 de diciembre de 2008
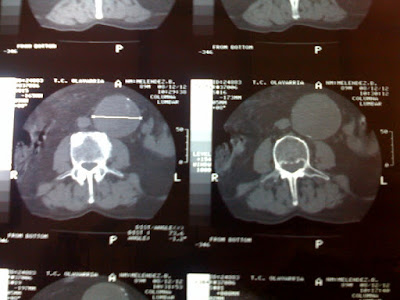
Cual es el diagnóstico? Arteritis de Takayasu
 Esta angio resonancia muestra los hallazgos típicos de la arteritis de Takayasu.
Esta angio resonancia muestra los hallazgos típicos de la arteritis de Takayasu.La arteritis de Takayasu es una vasculitis granulomatosa de etiología desconocida que comúnmente afecta la aorta torácica y abdominal. Causa una fibroproliferación intimal de la aorta, grandes vasos, pulmonares y renales y que resulta en estenosis segmentaria, oclusión dilatación y formación de aneurismas en esos vasos. La arteritis de Takayasu es la única forma de aortitis que causa estenosis y oclusión de la aorta.
La arteritis de Takayasu es más frecuente en población asiática pero ha sido descripta en pacientes de todas las razas. Las mujeres se afectan más que los hombres (80-90%). En aproximadamente 90% de los casos aparece en menores de 30 años
Esta es una paciente de 32 años asiática con insuficiencia renal crónica, con fístula iatrogénica en miembro superior izquierdo que funcionaba débilmente. La causa del mal funcionamiento de la fístula puede ser explicada por el estrechamiento y oclusión de las arterias del miembro superior. Notar también el estrechamiento de la aorta abdominal
Fuente: emedicine.com:
Dr Ahmed Haroun
domingo, 21 de diciembre de 2008
Justo a tiempo.
Una joven de 15 años no había podido concurrir a la escuela por tres meses debido a excesiva fatiga. Los últimos siete meses había tenido dificultad respiratoria al esfuerzo, aunque no sibilancias ni tos. Durante ese tiempo ella había perdido 6,8 kg de peso y tenía amenorrea. Sus familiares asociaban el comienzo de sus síntomas con la aplicación derefuerzo de la vacuna difteria-tétanos y sarampión. La paciente no tenía antecedentes de enfermedades importantes, y su historia familiar no era de interés médico.
Estaba delgada y pálida. Pesaba 40 kg y su altura era de 155 cm. Su respiración no era laboriosa; su frecuencia cardiaca de 94 por minuto, regular, y sin galope; su TA era de 87/52 mm Hg, y estaba afebril. Tenía múltiples nevus ninguno de los cuales tenía características anormales. Sus pilares amigdalinos estaban rojos pero sin exudado, y tenía pequeñas adenomegalias cervicales anteriores y posteriores. El resto del examen era normal. Una muestra de materia fecal fue negativa para sangre oculta.
La pérdida de peso, dificultad respiratoria y la amenorrea no se ven en el síndrome de fatiga crónica. Los trastornos que pueden afectar a los niños y adolescentes, diferentes del síndrome de fatiga crónica incluyen la enfermedad de Crohn, u otras enfermedades granulomatosas, anorexia nerviosa, hipertiroidismo, condiciones malignas, enfermedades autoinmnes, tuberculosis, y síndrome de malabsorción tal como enfermedad celíaca.Los trastornos respiratorios son síntomas poco frecuentes en las entidades mencionadas a menos que tenga severa anemia.
El laboratorio inicial así como la evaluación radiográfica reveló lo siguiernte: glóbulos blancos 7400 con fórmula normal; hemoglobina 13,6g/dl; hematocrito39,7% plaquetas 295.000/mm3; VCM 77,2 um3; eritrosedimentación 38 mm; nivel de inmunoglobulinas dentro de lo normal, albúmina 4 gr/dl; LDH 580 UI /L. Enzimas hepáticas sp, test para CMV, Epstein-Barr, ASTO y FAN negativos.
Con tantos resultados normales en una niña que parece crónicamente enferma, la enfermedad de Crohn, la anorexia nerviosa y alguna condición maligna debe ser considerada.
La paciente volvió una semana más tarde con fatiga y nuevos síntomas, dolor epigástrico, y nauseas. Fue admitida al hospital. En el interin, un lunar fue extirpado el cual no mostró ser displásico. Su examen físicono cambió. Los estudios de laboratorio revelaron niveles normales de tiroxina, TSH, amilasa, calcio, magnesio, proteínas totales y albúmina. Una seriada gastroduodenal y un tránsito del delgado demostró una marcada hiperplasia linfoide del ileon terminal. Después de la consulta gastroenterológica una endoscopía alta y una colonoscopía fueron llevadas a cabo. El único hallazgo anormal fue una apariencia nodular del antro gástrico: el colon y el ileon terminal impresionaban normales. Se encontró Helicobacter pylori fue encontrado en el antro en un análisis histológico, mientras que las muestras de mucosa del duodeno, ileon, y colon mostraron solo leve infiltrado eosinofílico.
H. pylori puede ser causa de dolor y nauseas, pero, es el problema primario? H.pylori es improbable que cause fatiga o amenorrea. Yo he visto asociación entre H pylori con otras condiciones, tales como enfermedad inflamatoria intestinal y estados de inmunodepresión, pero su relación con esos estados es incierta. Por lo tanto, yo trataría el H. pylori aunque no esperaría la resolución de todos los síntomas y signos. Una TAC de abdomen para evaluar retroperitoneo buscando adenomegalias o enfermedad metastásica puede ser útil. Además, una cuidadosa historia clínica orientada a laimagen corporal de la niña y hábitos de alimentación son necesarios.
La paciente fue tratada con amoxicilina, metronidazol y susalicilato de bismuto. Ella era capaz de comer una dieta regular así que fue dada de alta, pero volvió al hospital tres días más tarde con vómitos biliosos, dolor abdominal difuso y deshidratación. Aunque la frecuencia de sus deposiciones y la consistencia eran normales, experimentaba cierta urgencia con cada deposición. El nivel de electrolitos séricos era el siguiente: sodio 134meq/l potasio 3,9 meq/l cloro 96 meq/l; dióxido de carbono 16 mmol/l. Los resultados de un análisis completo de sangre y de orina fueron normales. Las Rx de abdomen tomadas tomadas en decúbito dorsal y de pie, no demostraron obstrucción ni perforación, aunque los pliegues en la tercera porción del duodeno estaban engrosados de manera inespecífica.
La revisión de la medicación reveló que la dosis de metronidazol era grande (60 mg/kg de peso/día); la dosis fue reducida, y se agregó omeprazol al régimen terapéutico.Los síntomas agudos se resolvieron. Debido a los eosinófilos encontrados en la biopsia intestinal previa, se le indicó una dieta libre de lacteos. Los síntomas intestinales se resolvieron, comenzó a ganar peso y fue dada de alta. Sin embargo, fue reinternada dos semanas mas tarde con dolor abdominal en cuadrante superior izquierdo, vómitos, diarrea, y deshidratación. El examen reveló una TA de 83/44 y un pulso de 96 por minuto. Había perdido otros 2,1 kg de peso y tenía dolor abdominal sin signos peritoneales. Se la notaba severamente desnutrida.
La paciente stá empeorando. Esto, claramente no es atribuible a H. pylori, así que es tiempo de reevaluar el caso clínico desde el principio. El diagnóstico diferencial incluye enfermedad inflamatoria intestinal, anorexia nerviosa, síndrome de Munchausen, gastroenteritis eosinofílica, enfermedad malignaabdominal tal como linfoma o tumor neuroendocrino. Además de repetir los tests de laboratorio necesitamos llevar a cabo estudios de imágenesy quizás otra endoscopía. Si las biopsias repetidas son consistentes con gastritis eosinofílica un tratamiento de prueba con prednisona estaría indicado.
Los niveles de electrolitos, calcio, magnesio, y fósforo fueron normales; los niveles de alanino amino transferasas y lipasa estaban mínimamente elevados. Una Rx de tórax, una Rx de abdomen y una RMN de cerebro no mostraron anormalidades. Una nueva endoscopía mostró gastritis en resolución, y otra colonoscopía fue normal. Un leve infiltrado eosinofílico se encontró en estómago, duodeno y recto. H. pylori no se encontró en la nueva biopsia gástrica.
La orina enviada para análisis en la internación anterior fue positiva para emetina a un nivel de 50 ng/ml. Tanto la paciente como sus familiares negaron firmemente usar ipecacacuana, que es un agente vomitivo. Se intentó comenzar con alimentación enteral por sonda nasogástrica pero debió interrumpirse por vómitos persistentes. Se comenzó alimentación parenteral. El consultante endocrinólogo consideró la amenorrea de la paciente como secundaria a trastornos de la alimentación.
Felicitaciones al que se le ocurrió pedir investigación de emetina en orina pensando en envenenamiento. Si se asume este resultado como válido, la pregunta es si esta intoxicación es auto inducida (esto es parte de la bulimia), o si la paciente está siendo envenenada por un miembro de la familia. Yo estoy de acuerdo que todos los esfuerzos deben ser puestos para evitar nuevas ingestas de emetina. Asumo que la paciente y sus familiares deben ser sometidos a una detallada evaluación psiquiátrica.
Una completa investigación psiquiátrica fue diferida, y mas bien se consideró la consulta con el servicio de protección a menores. Durante este tiempo la niña tuvo una taquicardia sinusal persistente ( frecuencia cardiaca de 112 a 133 latidos por minuto) a pesar de la correcta hidratación. La TA era de 81/40 a 110/56 mmHg. Se sospechó cardiotoxicidad por emetina.
Durante el curso de la hospitalización, los siguientes niveles de electrolitos séricos fueron recibidos: Sodio 128 meq/l; Potasio 6,3 meq/l; Cloro 94 meq/l; y dióxido de carbono, 15 mmol/l.
Cual es el diagnóstico?
Las anormalidades de los electrolitos séricos sugieren insuficiencia adrenal. Pueden esas alteraciones ser inducidas por la nutrición parenteral? Está la paciente recibiendo diuréticos ahorradores de potasio? Este nivel de electrolitos sugieren leve acidosis metabólica más que alcalosis hipoclorémica, que es lo que debiera esperarse en una paciente con vómitos crónicos. Ciertamente yo la evaluaría para insuficiencia adrenal.
Una evaluación psiquiátrica no sostuvo el diagnóstico de trastornos de alimentación. Repetidos tests en búsqueda de emetina tanto en sangre como en orina fueron negativos. La paciente no estaba tomando diuréticos y el hallazgo de la anormalidad electrolítica persistió a pesar de la vigorosa hidratación pareneteral.
Los niveles de corticotrofina fueron medidos y se encontró en valores de 800 pg/ml (límite superior normal, 100 pg/ml). El cortisol plasmático era indetectable antes y 30 minutos después de la administración de 0,25 mg de cosyntropin. La aldosterona plasmática era indetectable y la actividad de renina plasmática estaba marcadamente elevada (44 ng/ml/hora). Las muestras de sangre fueron tomadas con la paciente en posición sentada el día en que el sodio sérico era de 131 meq/l y la ingesta de sodio era de 90 meq en 24 hs. Los hallazgos fueron consistentes con enfermedad de Addison.
La paciente fue tratada con hidrocortisona y fludrocortisona, con rápida normalización del nivel de electrolitos, mejoró el apetito y recuperó el peso. Las menstruaciones reaparecieron tres meses después.
Como reflexión, la única forma de haber hecho antes el diagnóstico de enfermedad de Addison si hubiera puesto a la enfermedad en la lista de diagnósticos diferenciales de anorexia nerviosa, pero no lo hice.
Comentario:
Los finales catastróficos acechan a los pacientes que presentan enfermedades graves y que no solo son raras, sino que también se presentan con síntomas y signos atípicos o inespecíficos. Los pacientes con enfermedades que llenan esta descripción, se ven sometidos a una gran cantidad de estudios y de tests tratando de arribar al diagnóstico. Muchos pacientes mueren, debido a que un correcto diagnóstico es nunca llevado a cabo y aún después de la autopsia el misterio a menudo persiste.
Una y otra vez la desafortunada niña describía sus síntomas como debilidad, dificultad respiratoria, dolor abdominal, nausea, vómitos, diarrea, pérdida de peso, y severa malnutrición.
El examen nunca demostró ningún hallazgo más allá que taquicardia, hipotensión leve y deshidratación. Ni la paciente ni el clínico y otros consultantes, ni el médico que hizo el análisis del caso consideraron el diagnóstico correcto, enfermedad de Addison, en base a los hallazgos clínicos. El diagnóstico fue obvio cuando hiponatremia, hipercalemia e hipobicarbonatemia desarrollaron meses después de la presentación inicial. Mientras tanto la paciente fue sometida a docenas de análisis de sangre, estudios inmunológicos, endoscopías, centelleogramas, otros tests radiográficos y biopsias. Además, hubo un tema de envenenamiento con ipecacuana debido a un desafortunado falso test positivo para emetina, y la posibilidad de una causa psiquiátrica fue asimismo considerada.
Quien tiene la culpa en este caso? Retrospectivamente, el diagnóstico parece obvio. Fatiga, debilidad, deshidratación e hipotensión son las manifestaciones clásicas de la enfermedad de Addison, y los infiltrados eosinofílicos en el intestino así como la hiperplasia linfática en la endoscopía pueden también estar relacionados con la insuficiencia adrenal. Un raro diagnóstico, que es obvio en retrospectiva, no es, sin embargo tan obvio prospectivamente. Cuando los hallazgos del paciente son inespecíficos (como lo fueron en este caso) el número de posibilidades diagnósticas es a menudo enorme, y los clínicos a usualmente comienzan la investigación diagnóstica considerando y excluyendo los diagnósticos mas comunes. A medida que los diagnósticos mas comunes se van descartando se comienzan a considerar trastornos menos comunes. Desafortunadamente en este caso, la enfermedad de Addison no fue considerada en la lista de diagnósticos diferenciales hasta que casi fue demasiado tarde para salvar la vida de la paciente.
No se puede culpar a ninguno de los clínicos que asitieron a la paciente por no considerar el diagnóstico correcto antes, pero si, sería irresponsable si este caso no sirviera como aprendizaje y no se aprovecha la lección de este paciente. La enfermedad de Addison es muy rara en este grupo etáreo. De hecho, en niños, la insuficiencia suprarrenal es mas común en el período neonatal como consecuencia de un defecto en la síntesis de hormonas adrenales. La adrenoleucodistrofia da cuenta de una gran fracción de los casos de enfermedad de Addison en la niñez tardía, pero la mayoría de los pacientes, sino todos son varones. (1) Finalmente, la gran mayoría de pacientes con enfermedad de Addison tienen hiperpigmentación y un típico patrón electrolítico cuando son vistos por primera vez. (2) No obstante, como ilustra este caso, la enfermedad de Addison, aunque rara, ocurre, y puede estar presente por largos períodos sin sus manifestaciones clásicas.Quizás la única forma de hacer este diagnóstico antes hubiese sido apreciar que ninguno de los otros diagnósticos explicaban todos los hallazgos clínicos. En este punto un recurso clínico podría haber sido explorar la lista de condiciones (no importa cuan raras y atípicas fueran) De hecho, cuando un diagnóstico es correcto, debe explicar todos los hallazgos anormales así como los hallazgos normales.
La paciente sobrevivió no solo a su enfermedad sino a la miríada de tests y tratamientos administrados antes de que el revelador conteo de electrolitos revelara el diagnóstico. Afortunadamente esto ocurrió “justo a tiempo”.
Fuente:
"Just in Time" Solving clinical problem solving. ("The New England Journal of Medicine")January 4-1996)
David J. Keljo, M.D., Ph.D., and Robert H. Squires, M.D.
1) Bethune JE. The diagnosis and treatment of adrenal insufficiency. In: DeGroot LJ, Besser GM, Cahill GF Jr, et al., eds. Endocrinology. 2nd ed. Vol. 2. Philadelphia: W.B. Saunders, 1989:1647-59.
2)Nerup J. Addison's disease -- clinical studies: a report of 108 cases. Acta Endocrinol (Copenh) 1974;76:127-141.[Medline