Haga click en las imágenes para ampliarlas
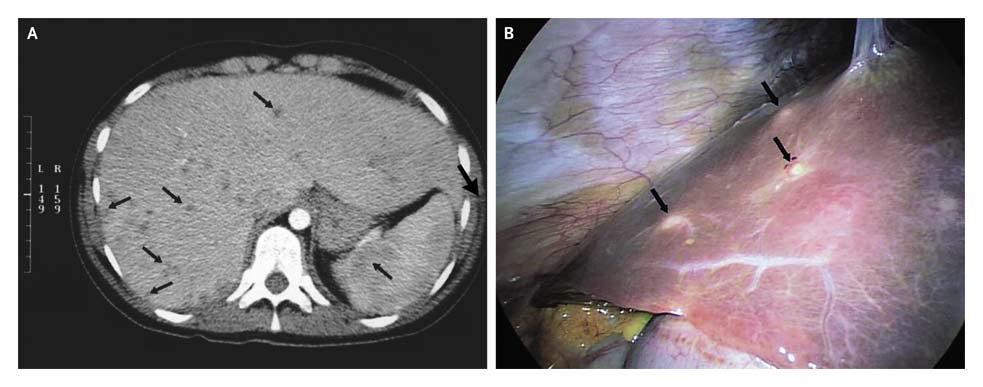
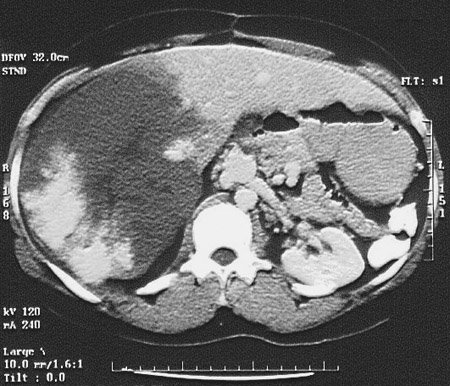
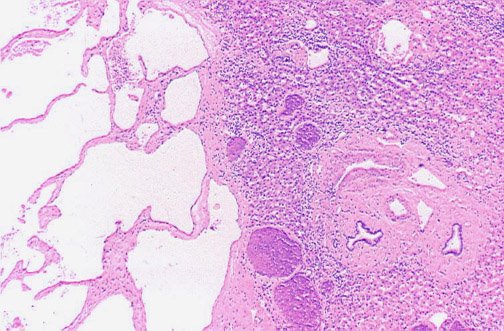
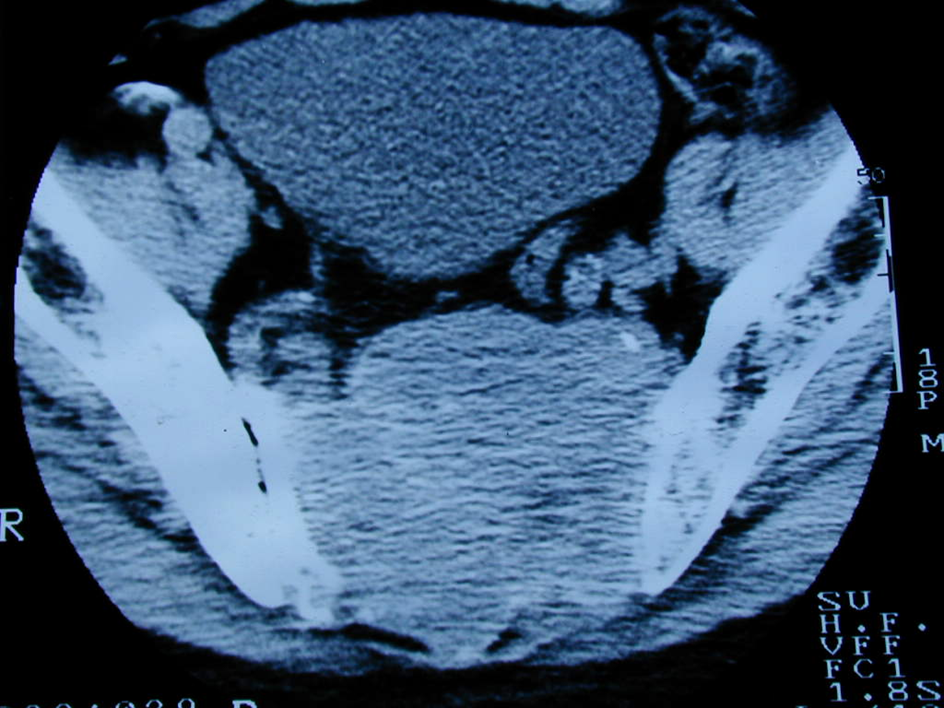
Esta mujer de 19 años fue sometida a cinco ciclos de quimioterapia por leucemia mielomonocítica que había sido diagnosticada 7 meses antes. Durante el último ciclo desarrolló neutropenia que duró 22 días, durante los cuales tuvo fiebre tratada con ATB empíricos. Al recuperar el nivel de neutrófilos la fiebre persistió. Su evaluación fue notable por picos de 39,5ºC de temperatura y FAL sérica de 335U/l. Una TAC de abdomen mostró múltiples lesiones hipodensas en hígado y bazo (hallazgo compatible con microabscesos hepatoesplénicos, (Figura A, flechas). La falta de diagnóstico definitivo por otros métodos y la persistencia de fiebre llevaron a practicar una laparoscopía diagnóstica para obtener muestras para anatomía patológica y cultivos de las lesiones (Figura B, flechas). Diagnóstico?
El agente causal fue identificado como Candida Albicans. Fue tratada con Fluconazol y después de 1,5 meses de terapia su temperatura corporal fue normal. Su FAL descendió a 185 U/l y en la TAC de abdomen se observó una disminución del tamaño de las lesiones del hígado y bazo. Dos meses mas tarde fue sometida a transplante de médula ósea. Quince meses después la leucemia recurrió y la paciente falleció por complicaciones de la enfermedad. El diagnóstico de candidiasis hepatoesplénica es a menudo dificultoso de realizar debido a la presentación inespecífica. Fiebre de origen inexplicable que no responde a los ATB, en pacientes con inmunocompromiso debe evocar la posibilidad de infección invasiva por hongos.
Fuente:
Nermin Halkic, M.D. Riadh Ksontini, M.D. University of Lausanne Medical School CH-1101 Lausanne, Switzerland

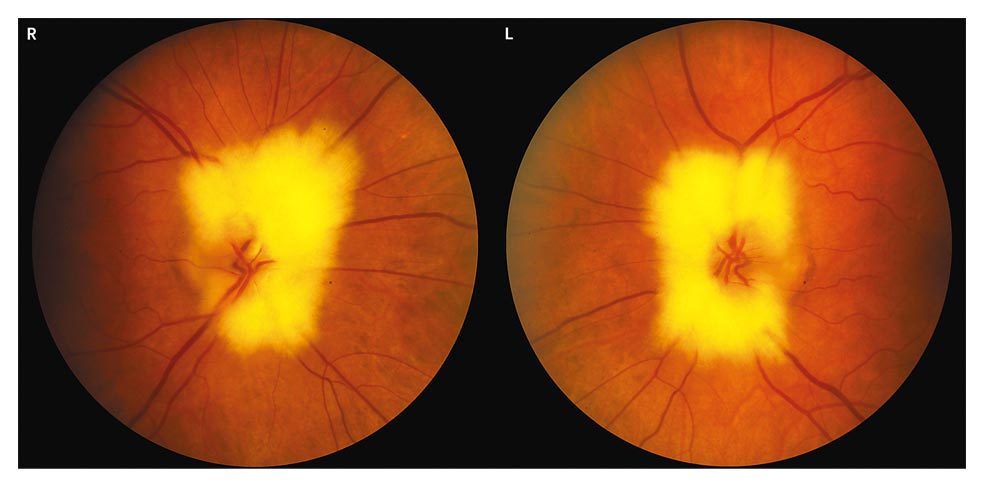
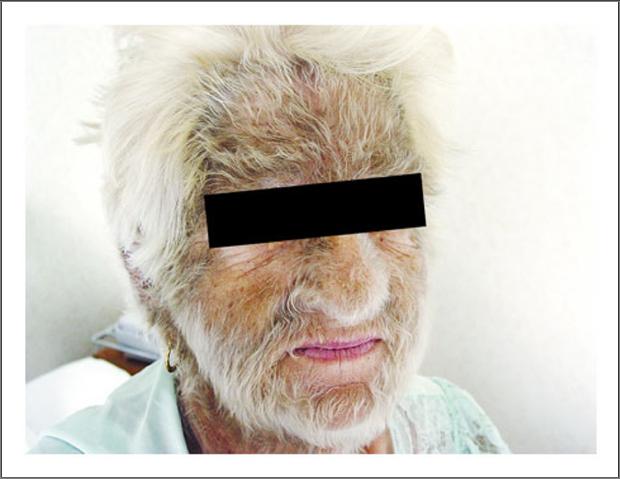
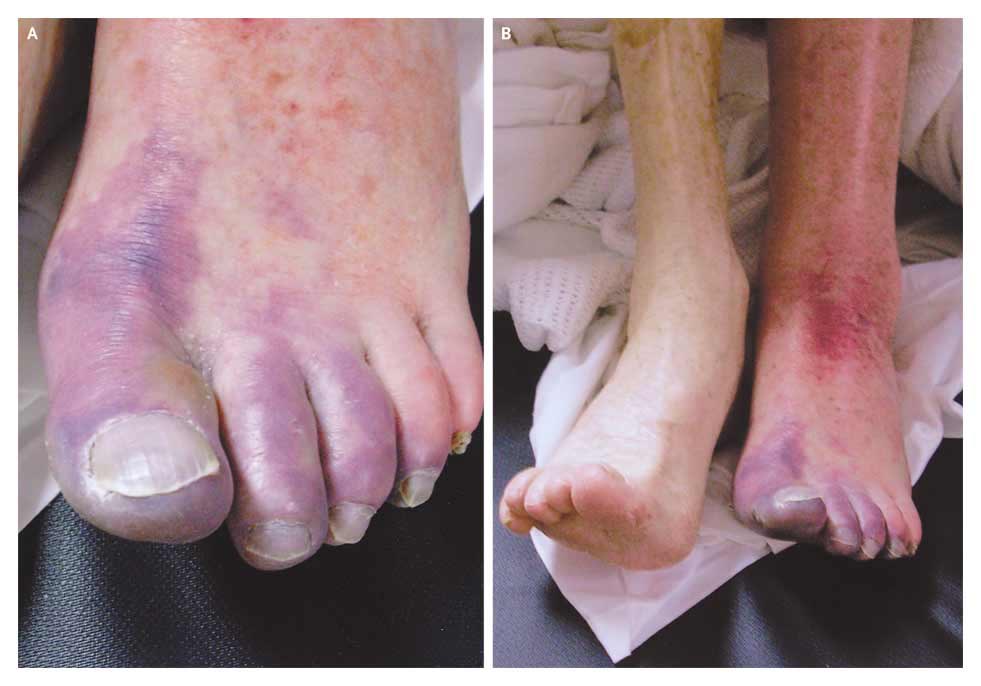
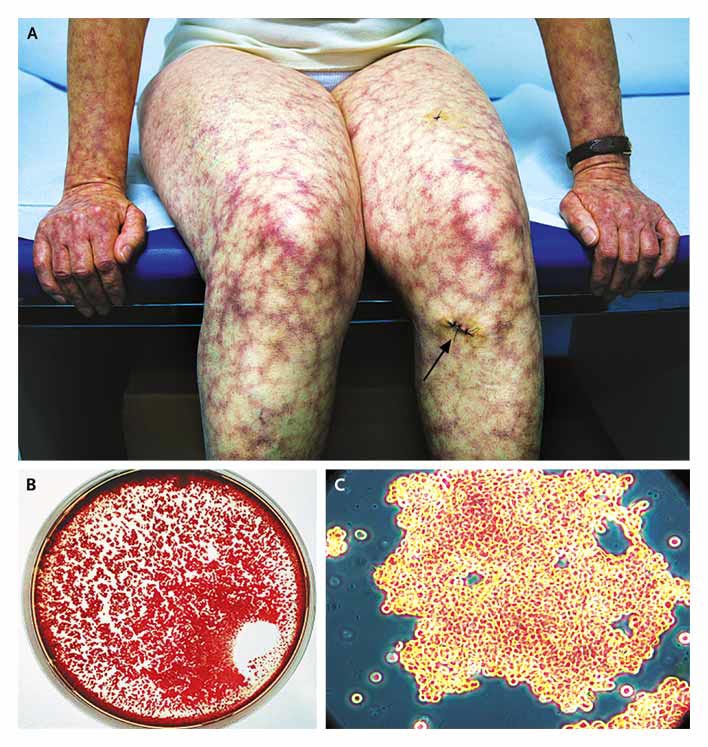

 ateneo pareció no estar relacionada podría tener alguna relación con la enfermedad de base del paciente
ateneo pareció no estar relacionada podría tener alguna relación con la enfermedad de base del paciente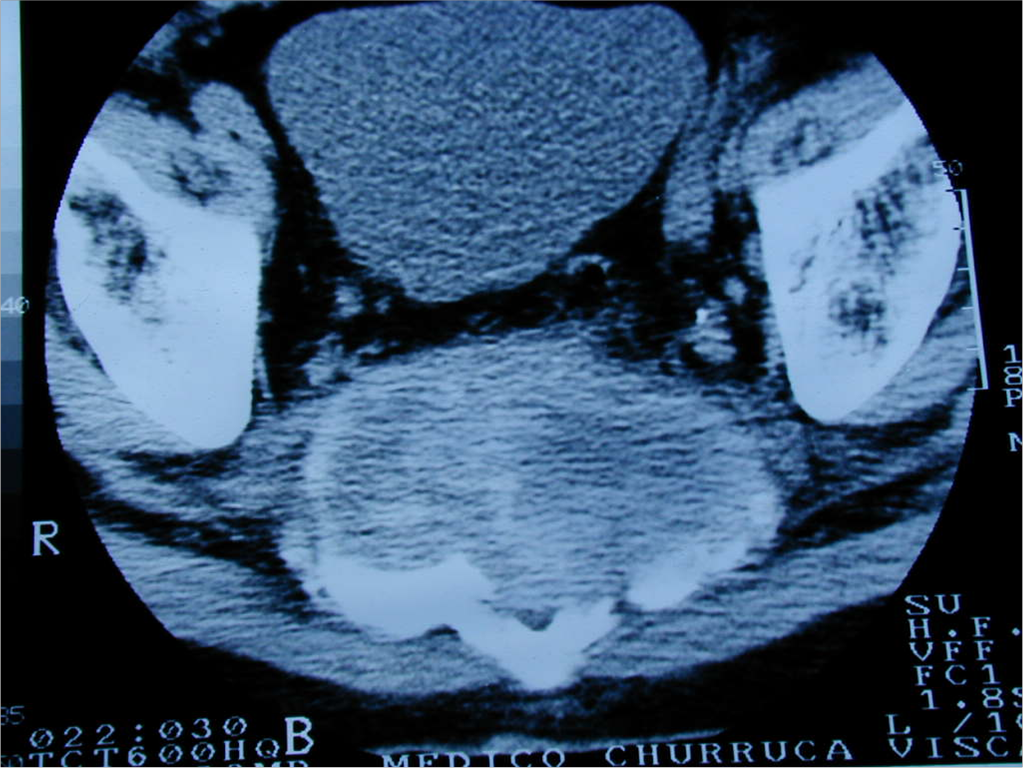 nico), o después de 6 meses (osteosarcoma metacrónico). Sin embargo el osteosarcoma multifocal es una entidad rara y se ve en menores de 10 años.
nico), o después de 6 meses (osteosarcoma metacrónico). Sin embargo el osteosarcoma multifocal es una entidad rara y se ve en menores de 10 años.